
por INNOS | Mar 3, 2025 | Noticias
El último día del mes pasado el Ministerio de Salud y Protección Social sorprendió a muchos con la expedición de la resolución que crea la mesa de trabajo que se encargará de revisar la Unidad de Pago por Capitación del año 2024, según lo había ordenado en el Auto 007 de 2025 la Sala Especial de la Corte Constitucional.
La sorpresa de esta resolución radica en que el propio ministerio había ya solicitado la nulidad del Auto emitido por la Corte, por considerar que la Corte incurría extralimitación de funciones porque, a juicio del ministerio, no tiene competencia para determinar la UPC, así como para declarar su insuficiencia.
En un comunicado publicado en la tarde del pasado 28 de febrero, el ministerio anuncia ahora la conformación de esta mesa, como “una instancia participativa y de contrastación de la información en la cual se expondrán las preocupaciones y puntos de vista, para que estos sean considerados por el Ministerio de Salud y Protección Social, entidad en la cual radica la competencia legal y reglamentaria para la fijación de la Unidad de Pago por Capitación” según se lee en la Resolución 370.
Esta mesa será conformada por:
- El Ministerio de Salud y Protección Social.
- El Ministerio de Hacienda y Crédito Público.
- La Administradora de los Recursos del Sistema General de Seguridad Social en Salud – ADRES.
- La Procuraduría delegada para la Salud, la Protección Social y el Trabajo Decente.
- La Procuraduría delegada para el Seguimiento al Cumplimiento de las Sentencias de Tutela.
- La Fiscalía General de la Nación.
- La Contraloría General de la República.
- La Superintendencia Nacional de Salud.
- Las Entidades Promotoras de Salud y sus agremiaciones.
- Las Instituciones Prestadoras de Salud y sus agremiaciones.
- Las agremiaciones de pacientes.
- El sector académico.
Esta conformación de la mesa cumple rigurosamente lo dispuesto en el Auto 007. Las funciones que la Corte dispuso para la mesa fueron:
- El rezago de la UPC desde 2021
- El aumento de la siniestralidad y de las frecuencias de uso
- El impacto de las inclusiones en el PBS-UPC
- Las variables de ajuste de riesgo
- La definición de criterios para realizar los ajustes ex post y el reconocimiento del ajuste de la UPC 2024 a las EPS, con porcentajes y fechas máximas de pago.
El auto también determinó que el plazo máximo para definir el ajuste a la UPC de 2024 es de 2 meses. No obstante, en la resolución 370 del 28 de febrero de 2025, no se especifica cuál va a ser el tiempo de funcionamiento de la mesa.
El ministerio ha dispuesto en la resolución, que la mesa tendrá por objeto: “recibir, analizar y socializar información, insumos y aportes de los participantes sobre un eventual rezago en el valor de la UPC de las vigencias 2021, 2022, 2023 y 2024, para efectos de que el Ministerio de Salud y Protección Social cuente con elementos de juicio suficientes para determinar técnicamente si hay lugar o no a efectuar el reajuste de la prima”
Los integrantes deberán analizar información pertinente para lograr este propósito, por lo cual tendrán acceso a:
- La información reportada por parte de las Entidades Promotoras de Salud para el cálculo de la UPC.
- La siniestralidad y las variaciones en las frecuencias de uso.
- El efecto de las inclusiones en el PBS de la vigencia inmediatamente anterior
- La definición de las variables y ajustadores de riesgo que deben ser tenidos en cuenta para establecer la UPC.
- Revisar la viabilidad de realizar ajustes ex post a la Unidad de Pago por Capitación.
El viceministro de salud será el presidente de la mesa y la secretaría técnica también estará a cargo del ministerio, en este caso, de la Dirección de beneficios, costos y tarifas.
Teniendo en cuenta todo lo anterior, así como los eventos alrededor de los pronunciamientos de la Corte y las respuestas del Ministerio, se genera una gran expectativa en todos los actores del sistema, con respecto a lo que pueda aportar esta mesa técnica. En el momento crítico que atraviesa el sistema de salud, lo más pertinente es, sin duda, llegar a decisiones concertadas y bien fundamentadas en datos y en análisis acertados sobre lo que ocurre y sobre lo que debe modificarse para beneficio común y para resolver la dura situación que viven en la actualidad pacientes, familias, profesionales e instituciones del sistema.
Lo que se espera en el país y que reiteramos desde INNOS, es que los participantes utilicen los insumos señalados en la resolución y aporten verdaderas recomendaciones útiles para la toma de decisiones necesarias para garantizar la sostenibilidad y el acceso oportuno y con calidad a los servicios de salud en todo nuestro territorio. Queda en responsabilidad del ministerio acoger debidamente las recomendaciones y avanzar para evitar el colapso del sistema.

por INNOS | Feb 5, 2025 | Noticias
La incertidumbre política en Colombia cada día se alimenta de nuevas noticias y nuevas decisiones que se dan en las altas esferas del poder. La reciente transmisión del Consejo de Ministros del presidente Gustavo Petro dejó en evidencia un gabinete fragmentado, con poca capacidad de ejecución y con una preocupante ausencia de liderazgo en decisiones importantes. No se trata solo de problemas administrativos o disputas internas del gobierno; esta crisis de gobernabilidad tiene implicaciones directas y devastadoras sobre la vida de millones de colombianos. Y en este contexto, el sistema de salud se encuentra en un punto crítico, sin que el gobierno parezca reconocer la magnitud del problema.
De hecho, anoche, en más de dos horas de transmisión, no hubo una sola mención a la crisis del sistema de salud. No se habló del desfinanciamiento de los hospitales, de los retrasos en los pagos a prestadores, de la escasez de medicamentos o de la incertidumbre que enfrentan los pacientes. Es inaceptable que un tema que afecta la vida de todos los ciudadanos no sea una prioridad en la agenda gubernamental.
A esto se suma la incertidumbre generada por la tensión diplomática con Estados Unidos. La salud no solo depende de lo que ocurre dentro de nuestras fronteras; el acceso a medicamentos, tecnologías médicas y equipos esenciales está intrínsecamente ligado a nuestras relaciones internacionales. La posibilidad de restricciones comerciales y sanciones económicas pone en riesgo el abastecimiento de tratamientos críticos para enfermedades como el cáncer, la diabetes o las enfermedades huérfanas. ¿Dónde está la estrategia del gobierno para garantizar que los colombianos no se queden sin estos insumos?
A pesar de este panorama, en los últimos meses han surgido medidas desde el Congreso y la Rama Judicial para corregir algunos de los problemas estructurales del sistema. La Corte Constitucional, en una decisión clave, ha emitido fallos sobre los presupuestos máximos y la Unidad de Pago por Capitación (UPC), mecanismos que definen cómo se financia la atención de los pacientes en el país. Estas decisiones podrían significar un alivio para la estabilidad del sistema. Sin embargo, la respuesta del Ministerio de Salud ha sido lenta y ambigua, postergando la implementación de estos cambios y dilatando el proceso. Cada día que se retrasa una decisión, hay pacientes que dejan de recibir sus tratamientos. Cada mes que pasa sin que se desembolsen los recursos adeudados, hay hospitales que cierran servicios. La inacción tiene consecuencias reales, y es precisamente en momentos de crisis cuando se necesita un liderazgo con decisión.
El país no puede darse el lujo de permitir que la salud de sus ciudadanos quede atrapada en disputas políticas o luchas de poder dentro del gobierno. La crisis de gobernabilidad no puede convertirse en una excusa para la parálisis institucional. La salud no espera, las enfermedades no esperan, los pacientes no pueden esperar. Por su lado, el Congreso y la Corte Constitucional tienen la responsabilidad de garantizar que las decisiones necesarias se tomen y se implementen sin dilaciones. Los actores del sector salud, tanto públicos como privados, deben seguir aportando soluciones y denunciando los vacíos de gestión. Y la sociedad civil no puede perder el impulso por la defensa del derecho a la salud. El sistema en Colombia ha demostrado resiliencia en múltiples crisis, pero cada vez está más cerca de puntos de no retorno. No se puede seguir postergando lo impostergable. Es momento de que el gobierno asuma su responsabilidad, escuche a los actores del sistema y actúe con la urgencia que esta crisis exige.

por INNOS | Jan 30, 2025 | Noticias
La semana pasada la Sala Especial de Seguimiento a la Sentencia T-760 de 2008, de la Corte Constitucional, emitió el Auto 007 de 2025 (23 de enero) por medio del cual hace una evaluación del cumplimiento de las ordenes impartidas en la Sentencia, en particular las órdenes 21 y 22, relativas al cálculo y la suficiencia de la Unidad de Pago por Capitación (UPC) con la cual se financia el Plan Básico de Salud (PBS). Algunas semanas atrás la Corte había declarado el incumplimiento general respecto a la suficiencia de presupuestos máximos en el Sistema General de Seguridad Social en Salud y abrió un incidente de desacato al ministro de salud, al tiempo que le ordenó al Ministerio pagar los presupuestos máximos pendientes de 2024 y 2025.
Este nuevo Auto de la Corte se produce como consecuencia de las expresiones de preocupación y de las demandas de muchos actores del sector salud, quienes han aportado análisis y documentos que fueron tenidos en cuenta para sus conclusiones y para emitir una serie de órdenes que se presentan a continuación:
Antecedentes:
- En 2023 la Sala Especial declaró que continuaban las debilidades del sistema de información y baja calidad de los datos reportados por las EPS. Estos sistemas no registran ni actualizan fielmente las necesidades de la población. Los registros de frecuencias de uso de servicios son deficientes. Minsalud no demostraba la suficiencia de la UPC ni que la UPC del Régimen Subsidiado llegara al 95% de la del Régimen Contributivo.
- En la evaluación de los Presupuestos Máximos la Corte también declaró bajo cumplimiento de lo referente a este componente.
- La Corte le solicitó al MSPS la metodología de cálculo de la UPC en marzo de 2024.
- Con base en estos y otros documentos y fuentes de información la Sala Especial hizo un análisis al cumplimiento de sus órdenes y una valoración integral sobre el cálculo y la suficiencia de la UPC, así como la equiparación de la UPC-S al 95% de la UPC-C.
- La Corte considera que, aunque se ha reportado que existen falencias en las fuentes de información que se utilizan para el cálculo de la prima desde 2011, no se han desarrollado correctivos suficientes que resuelvan esta situación y que no hay medidas adecuadas al respecto.
- La inclusión de servicios y tecnologías en el Plan Básico de Salud cubierto por la UPC, que previamente se financiaban por medio de los PM, ha generado un nuevo déficit en la prima. Estas inclusiones se han hecho por varios años y se resalta en el Auto, la realizada en enero de 2022 cuando se aumentó el número de principios activos financiados por la UPC en un 130%.
- El Ministerio ha reportado, junto con la Supersalud, casos de desviación de recursos de la UPC, que también han sido puestos en conocimiento de la Contraloría y de la Fiscalía. Al respecto, la Corte tiene en cuenta estos reportes, pero considera que no se ha logrado demostrar la magnitud e impacto de estas conductas.
Conclusiones de la Sala:
- La metodología utilizada para calcular al UPC debe ser actualizada de forma permanente, incluyendo los cambios y necesidades del sistema de salud y de la población a la que atiende. Debe ampliarse la participación a otros sectores.
- La metodología que viene aplicándose debe complementarse también con mecanismos ex post.
- La información suministrada por el MSPS no deja claro de qué forma se incorporan mecanismos de ajuste por el aumento en la siniestralidad. Los datos del sistema muestran que esta ha aumentado, llegando en 2022 al 105% en el régimen contributivo y al 106% en el subsidiado.
- El análisis del aumento de la UPC en 2024 que hizo la Sala Especial muestra que no hubo un incremento real de los recursos, que era lo esperado dadas las dinámicas de siniestralidad, costos de operación e inflación específica del sector salud; lo cual afectó a todos los actores del sistema.
- A este déficit se sumó la destinación que hizo el MSPS del 5% de la UPC para el desarrollo de los Equipos Básicos de Salud (EBS). La Corte considera que no es válido desfinanciar la UPC con el argumento de fortalecer la promoción y la prevención. Más aún, la Corte considera que “esta es una disposición abiertamente inconstitucional”
- De acuerdo con la Corte, los EBS no deben cubrirse con la UPC y no podrán desarrollar funciones ni prestar servicios cubiertos por esta prima.
- Existe evidencia de un rezago en la información que se utiliza para el cálculo de la UPC que afecta la viabilidad financiera del sistema de salud. Esto se advierte, entre otros aspectos, debido a las inclusiones de procedimientos, intervenciones, tecnologías y medicamentos que son cubiertos por la UPC. Por ello el MSPS deberá ajustarla, partiendo de un análisis de suficiencia desde el año 2021.
- El Ministerio deberá definir un periodo de transición para que las EPS restablezcan sus reseras técnicas, una vez se hagan los ajustes ordenados a la UPC.
Decisiones de la Corte:

- Declara el incumplimiento general del componente de suficiencia de la UPC en ambos regímenes.
- Declara la insuficiencia de la UPC de 2024.
- Ordena al MSPS:
-
- Crear una mesa de trabajo para revisar la UPC 2024 y lograr su suficiencia. Lo anterior, considerando aspectos mencionados previamente como:
- El rezago de la UPC desde 2021
- El aumento de la siniestralidad y de las frecuencias de uso
- El impacto de las inclusiones en el PBS-UPC
- Las variables de ajuste de riesgo
- La definición de criterios para realizar los ajustes ex post y el reconocimiento del ajuste de la UPC 2024 a las EPS, con porcentajes y fechas máximas de pago.
- La mesa tendrá un plazo máximo de 2 meses para definir el ajuste a la UPC de 2024.
- Esta mesa será orientada por el MSPS quien presentará informe mensual a la Sala Especial, sobre el desarrollo de sus funciones.
- Establecer un periodo de transición para el restablecimiento de las reservas técnicas de las EPS.
- Reajustar la metodología del cálculo de la UPC, teniendo en cuenta todos los criterios mencionados en el Auto 007. Lo anterior deberá además considerar:
- Un proceso participativo y transparente
- Tener en cuenta el IPC proyectado para la vigencia y la inflación
- Las nuevas inclusiones
- El rezago existente en la prima
- No fraccionar ni realizar destinaciones diferentes de la UPC.
- Incluir ajustadores ex ante y ex post.
- Equiparar al 95% el valor de la UPC del RS con respecto a la del RC.
- También ordena a la SNS, la CGR y la Fiscalía que desplieguen las investigaciones para establecer responsabilidades en el posible uso indebido de la UPC. Para ello le ordena a fiscalía y Contraloría que conformen un equipo de trabajo destinado a investigar los malos manejos de la UPC en el sistema de salud.
- La Corte le ordena al Ministerio de Hacienda que disponga y garantice los recursos necesarios para cumplir los mandatos de la Sentencia T-760 de 2008, a los que hace alusión el presente Auto.
Si bien es cierto que este Auto no aborda la problemática de la UPC del año 2025, las órdenes que emite deberían tener efectos posteriores en su reajuste, luego de resolver las inconsistencias que vienen desde hace más de 10 años atrás y que se han agudizado recientemente. La decisión del alto tribunal constituye un paso importante para encontrar soluciones al problema de la suficiencia de la UPC, la cual se destina a cubrir los costos de los servicios y tecnologías en salud.
Sin lugar a duda, este pronunciamiento de la Corte muestra con claridad que es urgente una acción correctiva de parte del gobierno nacional, en cabeza del Ministerio de Salud y Protección Social, coordinada con la Superintendencia Nacional de Salud y con el Ministerio de Hacienda; así como de los organismos de control como la Contraloría y la Fiscalía en lo de sus competencias.
El mensaje de transparencia en la gestión de los recursos que hace la Corte es fundamental para que el gobierno asuma su rol de rectoría del sistema de una manera más clara y participativa y, para que todos los demás actores contribuyan activamente a resolver una gama de problemáticas acumuladas que actualmente tienen al sistema de salud en una de sus peores crisis. No obstante, todo ello requiere el fortalecimiento de los sistemas de información disponibles, que también hace parte de las órdenes de emitidas en la Sentencia T-760 de 2008. No se puede pasar por alto que la sostenibilidad del sistema de salud depende en gran medida de un cálculo adecuado de la UPC, el cual debe hacerse bajo metodologías claras que reduzcan la incertidumbre de los actores y permitan tomar decisiones que beneficien el sistema de salud y a sus usuarios.
¿Cómo se entienden las intervenciones a las EPS luego de este fallo de la Corte?
Es evidente que las órdenes impartidas por la Corte constituyen un paso decisivo para resolver la crisis actual, pero los desafíos del sistema exigen también un gran trabajo de parte de las EPS quienes deben garantizar la continuidad en la prestación de los servicios y salvaguardar el derecho a la atención en salud. Si bien las aseguradoras tienen autonomía en el manejo de los recursos, la misma Corte ha establecido que esta autonomía debe estar sujeta a controles para garantizar que los recursos no se destinen a finalidades distintas de la prestación de los servicios de salud. El aumento de la UPC que ha ordenado la Corte contribuye a estos mismos objetivos y, es una medida absolutamente necesaria pero no suficiente, ya que el sistema depende de la operación responsable y transparente de muchos actores para proteger el bienestar de todos los ciudadanos.

por INNOS | Dec 13, 2024 | Noticias
Bogotá, 10 y 11 de diciembre de 2024 – Con el objetivo de diseñar soluciones concretas y colaborativas a los retos de sostenibilidad del sistema de salud colombiano, más de 60 actores clave del sector se reúnen en la Solveathon en Salud, una iniciativa impulsada por el Hub iEX de la Universidad El Bosque, INNOS, y la ANDI, con el apoyo de AFIDRO, el MIT, la Comunidad Healthtech Colombia, Innpulsa, AWS y Roche.
Durante estos dos días, líderes del sector público, privado y académico, junto a expertos en innovación, emprendedores y otros actores del sector salud, se encuentran trabajando en soluciones para los desafíos más urgentes del sistema. La agenda del evento se centra en dos áreas críticas: el diseño de modelos de riesgo compartido y la exploración de modelos innovadores de financiamiento que puedan garantizar la sostenibilidad del sistema a largo plazo.

El Solveathon en Salud se desarrolla en un contexto marcado por intensas discusiones sobre la reforma al sistema y los retos asociados a la actual crisis financiera y operativa que enfrenta el sector. Más allá de la crítica, esta iniciativa es una respuesta constructiva y propositiva multiactor que surge de la colaboración multisectorial para avanzar hacia alternativas de un sistema que pueda garantizar los derechos de los colombianos.
“Estamos convencidos de que iniciativas como la Solveathon son fundamentales para movilizar las capacidades y conocimientos del sector hacia la búsqueda de soluciones que impacten positivamente la vida de los colombianos y la sostenibilidad del sistema de salud,” señaló el Dr. Carlos Felipe Escobar, Director de INNOS y del HubiEX de la Universidad El Bosque.
Entre las propuestas destacadas que están emergiendo en este espacio se encuentra la idea de implementar Bonos Blancos para la Salud, una solución inspirada en los bonos verdes del sector ambiental, como un instrumento financiero innovador que permitiría atraer inversión hacia proyectos de alto impacto en salud, como programas de prevención, manejo de enfermedades crónicas y desarrollo de infraestructura sanitaria. Otras soluciones incluyen plataformas unificadas para la creación de Centros de Excelencia en enfermedades de alto costo, con el objetivo de optimizar recursos y mejorar los desenlaces clínicos. También se proponen mecanismos de pago por resultados específicos para enfermedades huérfanas, apoyados en inteligencia artificial para garantizar su implementación efectiva.
Adicionalmente, se están explorando modelos de financiamiento innovadores, como fondos multilaterales autosostenibles y estrategias para alinear la asignación de recursos con las necesidades epidemiológicas cambiantes. Estas ideas se complementan con herramientas de monitoreo y transparencia que buscan fortalecer la confianza entre los actores del sistema, así como con iniciativas para la implementación de seguros especializados y el uso de inteligencia artificial y Big Data para optimizar la cooperación internacional en salud.
Estas soluciones, desarrolladas en un marco de colaboración y creatividad, representan un esfuerzo conjunto por transformar el sistema de salud colombiano en un modelo más resiliente y centrado en el bienestar de los ciudadanos. Al culminar la Solveathon, las propuestas serán refinadas y presentadas ante tomadores de decisión, como un aporte proactivo y fundamentado a las discusiones sobre la reforma y sostenibilidad del sector.
Para mayor información: coordinacion@innos.co

por INNOS | Jun 13, 2024 | Noticias
El Foro de Salud organizado por la Asociación Nacional de Empresarios de Colombia (ANDI), toma lugar este año el 12, 13 y 14 de en Cartagena. Este año el tema central que convoca a diversos actores es la financiación del sistema de salud, su sostenibilidad y la visión de lo que se aspira deberá ser la salud de los colombianos en el mediano y largo plazo. Desde sus espacios de instalación se han abordado temas críticos y de gran relevancia para el futuro del sistema de salud colombiano. Con la participación de destacados líderes del sector, el foro permitió una reflexión profunda sobre los logros alcanzados en los últimos 30 años, así como los desafíos y oportunidades que se presentan en el horizonte.

Anwar Rodríguez, Vicepresidente de Salud de la ANDI, inició la jornada destacando los avances significativos del sistema de salud. Desde la protección financiera de los hogares hasta la mejora en la percepción de calidad de los servicios de salud, los logros son notables. En 1997, el 45% de la población enfrentaba barreras significativas para acceder a servicios de salud, mientras que en 2022 esta cifra se redujo al 5%, aunque incrementó ligeramente a 7,3% en 2023. Asimismo, el 60% de los colombianos en zonas urbanas asisten anualmente a consultas preventivas, y la percepción de buena calidad en las EPS es del 70%.
Sin embargo, estos avances no han sido suficientes para mitigar la crisis estructural de desfinanciación que enfrenta el sistema. Rodríguez hizo un llamado urgente a resolver este problema para proteger los logros alcanzados y asegurar la sostenibilidad del sistema. A pesar de que el gasto público en salud ha crecido del 4% del PIB en 2000 al 7% en 2022, el sistema sigue estando desfinanciado, con un faltante acumulado de entre 9 y 14 billones de pesos en 2023. La necesidad de buscar alternativas para distribuir el riesgo financiero, fortalecer fuentes tradicionales de financiación y generar nuevas fuentes es imperativa.
Mauricio Santa María, Ex Ministro de Salud, ofreció una visión crítica sobre las finanzas públicas en salud, señalando que las proyecciones fiscales actuales no son sostenibles. La siniestralidad ha alcanzado el 106% en 2024, y las principales presiones de gasto incluyen innovaciones farmacéuticas, cambios demográficos y el aumento de la demanda per cápita de servicios de salud. Santa María subrayó que el sistema de salud actual está en una situación crítica, con varias EPS intervenidas o retirándose, lo que afecta a millones de asegurados y genera una pérdida de confianza en el sistema.
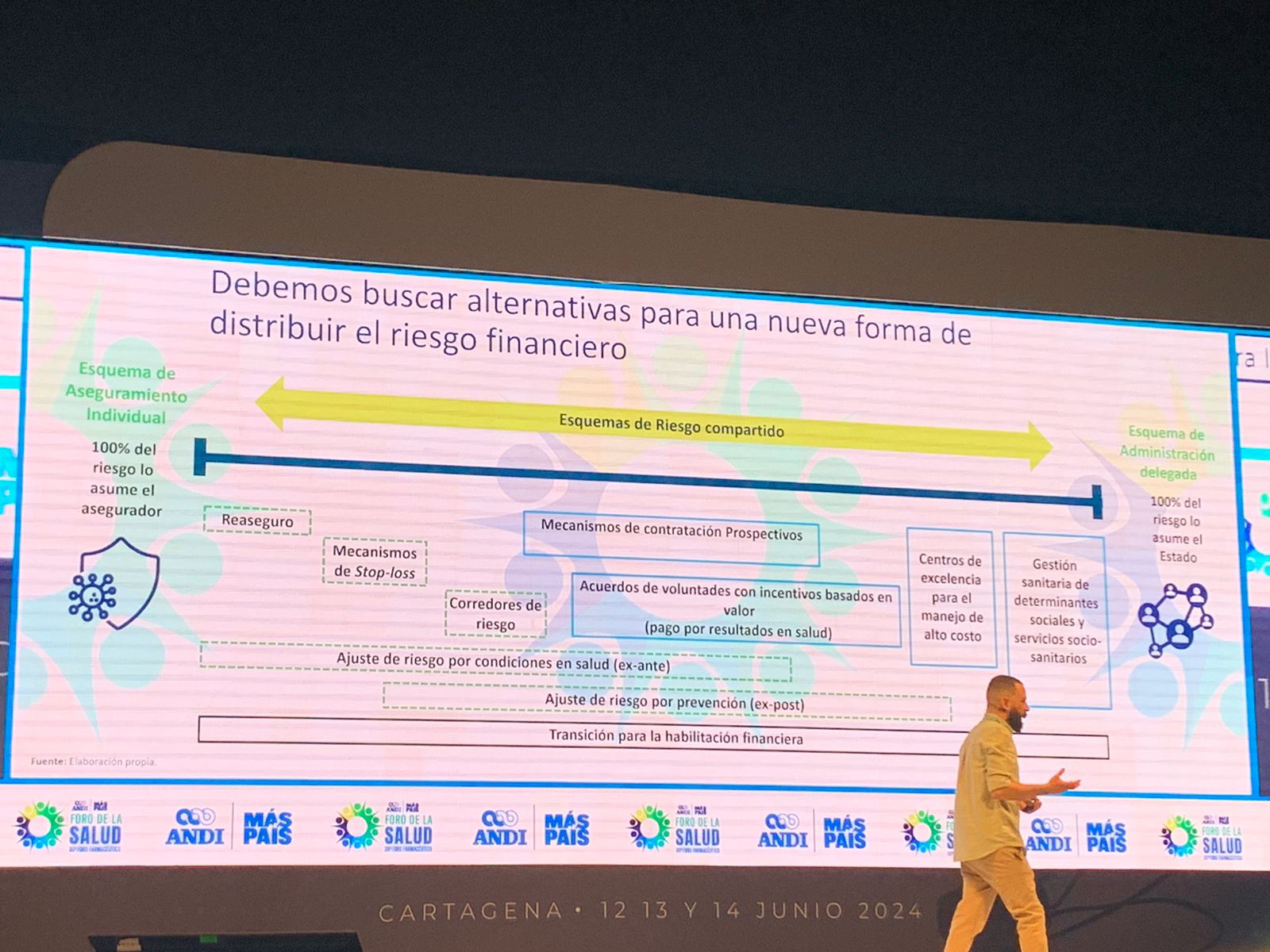
Ante este panorama, es fundamental repensar el modelo de salud para garantizar la sostenibilidad y eficiencia del sistema. Un nuevo modelo debe incluir una auditoría efectiva del control de costos y servicios, garantizar el acceso y sostenibilidad para pacientes crónicos y de alto costo, y proteger lo ganado en gasto de bolsillo. Además, se deben crear modelos para atender las brechas de acceso en zonas rurales y apartadas, y fomentar la innovación y el autocuidado para incrementar la eficiencia.
Estos espacios resaltan la importancia de un plan de trabajo mancomunado entre todos los agentes de la cadena de valor del sector salud. Esto incluye profundizar el rol del sector privado, incrementar la eficiencia mediante innovación, y repensar el ciclo de formulación, financiación, ejecución y evaluación de la política pública en salud. Es fundamental crear una política industrial del sector que se adapte a los desafíos del siglo XXI, subrayar la urgencia de abordar la desfinanciación estructural del sistema de salud colombiano y de repensar los modelos de aseguramiento y financiación. Sin duda aunque el sistema enfrenta desafíos significativos, también existen oportunidades para transformarse y adaptarse a las necesidades actuales y futuras.














