
por INNOS | Jul 30, 2024 | Noticias
Una nueva propuesta de reforma a la salud fue radicada en el Congreso. Este nuevo proyecto, con fecha del 9 de julio de 2024, busca reorganizar el Sistema General de Seguridad Social en Salud para garantizar el derecho fundamental, siguiendo los parámetros establecidos por la Ley Estatutaria 175. Para ello, la iniciativa establece un Modelo de Atención en Salud preventivo, predictivo y resolutivo, fundamentado en la Atención Primaria en Salud (APS) y, entre otras disposiciones relevantes, crea el Consejo Nacional de Salud (CNS) para vigilar y adoptar políticas públicas en salud.
En términos generales, el proyecto que es una iniciativa de la sociedad civil, en este caso representada por la Asociación Colombiana de Sociedades Científicas, cuenta con el respaldo del gremio de profesionales sanitarios del país, agrupados en 21 asociaciones de salud.
Los aspectos más relevantes de esta iniciativa legislativa pueden analizarse de la siguiente manera:
- Reorganización del sistema de salud: mediante el modelo preventivo, preventivo y resolutivo estructurado desde la APS.
- Creación del Consejo Nacional de Salud: conformado por 15 personas, de las cuales 6 hacen parte del gobierno nacional, 1 de los gobiernos territoriales, 1 de las IPS y de las ISE, 1 de las Gestoras de Salud y 6 representantes de la sociedad civil. También se dispone la creación de Consejos Territoriales. El CNS tendrá como funciones definir la metodología para calcular la Unidad de Pago por Capitación (UPC) y promover políticas de salud, entre otras
- Modelo de atención en salud: centrado en la prevención, predicción y resolución, integrando promoción de salud, prevención, diagnóstico, tratamiento, rehabilitación y cuidados paliativos. Incluye servicios complementarios, licencias de maternidad y se fundamenta en los CAPS, con sus equipos básicos de salud EBS y articulado por el Sistema Único de Información en Salud SUIS
- Redes Integrales e Integradas: conjuntos de organizaciones (IPS) integradas para prestar servicios individuales y colectivos con eficiencia, equidad, integralidad y continuidad en un territorio. Funcionarán con un sistema de referencia y contrarreferencia que el Ministerio deberá organizar, así como los términos para conformar las RIISS.
- Fortalecimiento de la red pública de servicios de salud, financiada con subsidio a la oferta y a la demanda. El MSPS deberá construir un plan integral para su desarrollo.
- Transformación de las EPS y EAPB. Se denominarán Entidades Gestoras de Salud (EGS) y continuarán operando hasta por 2 años más siempre que cumplan las condiciones mínimas de permanencia. Se establecen los parámetros para las actuales EPS que decidan continuar operando.
- Financiamiento del sistema de salud: se adicionan recursos del PGN de forma creciente y anual, el recaudo de los impuestos saludables (Ley 2277) y nuevos recursos que disponga el gobierno. Medicamentos, insumos y tecnologías serán exentas de IVA. La UPC será definida por el CNS anualmente. Con base en estudios técnicos independientes. A la ADRES se le adicionan funciones de gestión del riesgo financiero, giro directo en nombre de las Gestoras a las IPS, pagador único del sistema, giro del valor administrativo a las EGS, giros del subsidio a la oferta a los CAPS por los EBS, gestión de cuentas, pagos y transferencias, auditorías para reconocimiento y pago, garantizar el flujo de recursos para promoción y prevención y a los hospitales; entre otras.
- Política Farmacéutica Nacional. El ministerio emitirá la PFN con base en lo dispuesto en la Ley 1751. El INVIMA estará a cargo del mejoramiento de información y educación sanitaria, transferencia tecnológica y desarrollo de capacidades, en conjunto con el INS. El gobierno avanzará en el control de precios de medicamentos con base en comparaciones internacionales, de forma progresiva y según lo defina el MSPS. Los Servicios farmacéuticos hacen parte del sistema de salud. El Estado deberá garantizarlos.
- Régimen laboral para el sector salud. Se crea entonces el régimen laboral especial que incluirá la Carrera administrativa especial del sector salud, el régimen salarial especial, pago oportuno, jornada ordinaria máxima de 42 horas semanales, salud y seguridad en el trabajo, teletrabajo, prestaciones económicas, protección contra el acoso laboral, condiciones de desarrollo de la relación docencia-servicio, condiciones del SSO y de los médicos residentes, entre otras disposiciones.
- Autonomía profesional: La autonomía estará garantizada a los profesionales de la salud. No se requerirán autorizaciones administrativas adicionales dentro de las RIISS.
- Política Nacional de Talento Humano en Salud. Se incluirán prioridades de formación, la generación de incentivos para realización de prácticas en zonas rurales y dispersas, estímulos para formación en las áreas priorizadas, mecanismos de ingreso a posgrados según las necesidades sectoriales y territoriales, entre otros. Habrá un Examen único Nacional habilitante para especializades médico quirúrgicas y de salud pública.
- IVC en el sistema de salud. Continuará a cargo de la Superintendencia Nacional de Salud para garantizar la calidad y eficiencia en la prestación de servicios de salud. Se incluyen funciones de análisis de las evaluaciones generales y de los reportes del CNS y los CTS, así como los reportes del SUIS. Se amplían competencias y facultades a la SNS.
- Régimen de Transición: Durante la transición al nuevo sistema de salud ningún ciudadano podrá quedar desprotegido del goce efectivo del derecho a la salud. El periodo de transición será de 3 años. Los Regímenes exceptuados continuarán regidos por las disposiciones vigentes y por la Ley 1751.
Se observan varios aspectos que se habían tratado en los debates en Cámara de Representantes durante la discusión del proyecto de Ley del Gobierno, y que se retoman en esta iniciativa. Por ejemplo, se resalta la definición de la UPC anual por parte del CNS y las nuevas funciones que asumirá esta instancia de dirección del sistema de salud. También la articulación con los Consejos Territoriales, que será todo un desafío para las autoridades locales y nacionales. Allí cobra mucho mayor valor, la necesidad apremiante de un Sistema de Información robusto, en tiempo real e interoperable; que permita hacer el seguimiento de la compleja gestión del sistema y generar los correctivos a tiempo.
Aunque esta propuesta toca al talento humano en salud, no profundiza sobre las condiciones actuales de formación profesional y posgraduada, que han producido muchas preocupaciones recientemente. La relación docencia-servicio sigue sin ser objeto de un debate profundo que se refleje en estos proyectos de reforma al sistema de salud, y tampoco se hacen cambios en las reglas de juego que rigen los convenios entre hospitales y universidades, como punto de partida para avanzar en un recurso humano más cualificado e integralmente mejor reconocido.
Desde INNOS valoramos muy positivamente que la academia y los gremios de la salud hayan logrado esta propuesta consensuada y esperamos que sus aportes sean tenidos en cuenta en las transformaciones que el sistema de salud requiere en nuestro país.
Para consultar el documento de propuesta completo: https://consultorsalud.com/wp-content/uploads/2024/07/Reforma-a-la-Salud_Julio-9-2024-1.pdf

por INNOS | Jul 23, 2024 | Noticias
En abril del presente año, el Ministerio de Salud interpuso ante el Tribunal de Cundinamarca una demanda contra 21 entidades prestadoras de salud, entre las que se encontraban Compensar EPS, Sanitas EPS, Famisanar EPS, Capital Salud, Nueva EPS y SURA entre otras. Entre los argumentos del Ministerio sobresalieron dos, la presunta vulneración de los derechos e intereses colectivos a la defensa del patrimonio público, la moralidad administrativa y el acceso al servicio público a la seguridad social en salud y a que su prestación sea eficiente y oportuna, así como, exigir a las entidades que tomen medidas inmediatas para asegurar el cálculo adecuado, la creación y la actualización mensual de las reservas técnicas. Como dato adicional, en marzo la cartera de salud ya había presentado una demanda, pero esta fue negada. En el concepto negativo, en ese momento, el Tribunal le pidió unas correcciones respecto a las autoridades judiciales que podrían dar estudio a dicha petición.
Ahora bien, el pasado 3 de julio el Tribunal de Cundinamarca respondió al nuevo pedido de medidas cautelares, negándolo, argumentando, que las pruebas presentadas por el Ministerio de Salud no eran suficientes para demostrar una vulneración de los derechos de los usuarios. Al respecto, vale la pena mencionar que, según el artículo 231 de la Ley 1437 de 2011, son requisitos para decretar las medidas cautelares en lo referente al control de protección de los derechos e intereses colectivos:
- Que la demanda esté razonablemente fundada en derecho.
- Que el demandante haya demostrado, así fuere sumariamente, la titularidad del derecho o de los derechos invocados.
- Que el demandante haya presentado los documentos, informaciones, argumentos y justificaciones que permitan concluir, mediante un juicio de ponderación de intereses, que resultaría más gravoso para el interés público negar la medida cautelar que concederla.
Igualmente, según la providencia del Consejo de Estado del 31 de marzo de 2011, para decretar las medidas cautelares, el juez debe justificar la decisión basándose en elementos de prueba válidos que, además, puedan comprobarse, de ahí la importancia que sean idóneos. También, como se mencionó en la decisión del Consejo de Estado del 17 de marzo de 2015, otro criterio para aceptar las medidas cautelares se fundamenta en el buen derecho, en la existencia del perjuicio de la mora, así como, estudio de ponderación y sus subprincipios integradores de idoneidad, necesidad y proporcionalidad.
Por consiguiente, el Tribunal de Cundinamarca negó las medidas cautelares porque, por un lado, aunque el Ministerio de Salud presentó los argumentos basándose en el “informe sobre las deudas de 26 EPS”, presentado por la Contraloría, no llevó a cabo un análisis comparado con el cual se demostrará la violación de los derechos, es decir, sólo citó o se limitó a citar el informe, pero no presentó los argumentos para sustentar el pedido, sin poder demostrar el riesgo. Por el otro, el Tribunal considera que, si bien el Ministerio de Salud cumple con los requisitos de titularidad de las acciones, según el artículo 12 de la Ley 472 de 1998, éste no logró comprobar una vulneración de un derecho colectivo como es el derecho a la salud, pues los informes citados no se constituyen en evidencia sumaria, es decir, mencionó los hechos, pero no realizó un análisis.
De esta manera, la demanda no cumplió con los requisitos establecidos para decretar medidas cautelares, pues no se logró demostrar si existen normas superiores que hayan sido señaladas como vulneradas, concluye el Tribunal de Cundinamarca “el debate propuesto es meramente legal y requiere confrontación con los elementos fácticos, jurídicos y probatorios que se alleguen al expediente, y será la Sala de decisión quien contemplará la totalidad de los elementos que se aporten al proceso y será la sentencia en donde se decidirá el problema jurídico objeto del litigio”.
Este fallo constituye un llamado para que el Ministerio de Salud y Protección Social, profundice en el análisis de las causas que han llevado a las situaciones críticas que atraviesa actualmente el sistema de salud y que, asuma más directamente su función como rector de este. Las problemáticas que hoy viven los pacientes, familiares y ciudadanos en general, requieren intervenciones prontas y decididas de la autoridad competente, más allá de llevarlas a las instancias judiciales, con lo cual pueden generarse efectos contraproducentes que aumentan la desconfianza y la polarización entre los actores públicos y privados.

por INNOS | May 29, 2024 | Blog, Noticias
Recientemente, la Corte Constitucional emitió una decisión que repercute directamente en el sistema de salud colombiano al adoptar medidas cautelares relacionadas con la Unidad de Pago por Capitación (UPC). En este contexto, el 10 de mayo del presente año, se publicó el Auto 875 en el marco del seguimiento a la Sentencia T-760 de 2008.
En este auto, la Corte se enfocó en la Resolución 2364 del año anterior, específicamente en la implementación de sus artículos 11 y 21, a la espera del fallo del Consejo de Estado sobre su legalidad. Esta resolución, en términos generales, estableció el aumento de la UPC para los regímenes subsidiado y contributivo en 2024. Los artículos mencionados anteriormente indicaban que, para mejorar el acceso a la salud de la población, las Entidades Promotoras de Salud deberían destinar al menos el 5% de la UPC a equipos básicos de salud.
Además, la resolución destacó el principio de universalidad, que prioriza la atención de toda la población, independientemente del régimen o la EPS a la que estén afiliados, en concordancia con la asignación de dicho porcentaje de la UPC.
Entonces, ¿cuál es la razón detrás del pronunciamiento de la Corte Constitucional sobre esta resolución? En diferentes ocasiones, el alto tribunal se ha manifestado sobre la utilización de los recursos de la UPC para cubrir servicios de salud. En la Sentencia C-978 de 2010, se encontró que el principio de equilibrio financiero entre la UPC y el Plan Obligatorio de Salud (POS) en ambos regímenes se veía afectado.
En consonancia con lo anterior, el artículo 15 de la Ley 1438 de 2011 estableció que, la financiación de los equipos básicos de salud debe provenir de recursos interinstitucionales del sector salud y de otros sectores que participan en la atención de los determinantes de la salud. Por lo tanto, las pretensiones de la Resolución para utilizar los recursos de la UPC para financiar los Equipos Básicos en Salud no procederían, ya que estos solo pueden financiarse con dineros del sistema general de participaciones y/o recursos propios de las entidades territoriales.
El Auto 875 de la Corte encontró que financiar estos equipos con los recursos de la UPC podría resultar en una disminución del valor de esta y en una menor disponibilidad de recursos para financiar dichos servicios, lo que pondría en riesgo la prestación de los servicios debido a un posible incumplimiento por parte de las EPS. Ocasionando, también un desequilibrio.
Por esta razón, el Auto decidió declarar la inaplicabilidad de los artículos 11 y 21 de la Resolución 2364 de 2023, en espera a que el Consejo de Estado emita un pronunciamiento sobre el control de nulidad por inconstitucionalidad, al tiempo que invitó al Ministerio de Salud a abstenerse de expedir un proyecto de resolución relacionado con los equipos básicos en salud.
Recordemos que el Ministerio de Salud y Protección Social ha anunciado en reiteradas ocasiones, la conformación de un número creciente de Equipos Básicos de Salud. Estos anuncios comenzaron pocos meses después de iniciado el actual periodo presidencial y hacen parte de las estrategias gubernamentales para implementar de forma directa, varios aspectos contemplados en el proyecto de reforma al sistema de salud, que se archivó en la comisión séptima del Senado, recientemente.
Lo que la Corte dispuso fue la inaplicación de la resolución 2364 de diciembre del año pasado, que trasladó el 5% de la UPC para financiar los EBS. No obstante, ya se venían desarrollando, desde hace más de un año, estos equipos en distintos territorios. Por ejemplo, en la resolución 2788 de 2022 el MSPS les asignó cerca de 50.000 millones de pesos a estos EBS, provenientes de los recursos de la ADRES, para financiar la creación y operación de 483 de estos equipos, en 206 municipios.
De igual manera, el Ministerio anunciaba en febrero de 2023, que se conformaban EBS en 68 municipios de zonas dispersas y que, a junio del mismo año ya se habían organizado más de 2000 EBS en todas las entidades territoriales. En la rendición de cuentas del Ministerio, en noviembre pasado, se anunciaba que ya existían 4.000 EBS y que la meta durante este periodo de gobierno era llegar a 11.000 en todo el territorio nacional.
Con estos datos en mente, es necesario que el Ministerio de Salud y Protección Social aclare en qué se han gastado, en lo corrido de 2024, esos recursos del 5% de la UPC. ¿Cuántos nuevos equipos básicos se han financiado desde la expedición de la Resolución 2364, en cuáles municipios? y ¿Cómo se restituirán estos recursos a la UPC?.
Más allá de las respuestas a estos interrogantes, es evidente que el auto 875 de la Corte Constitucional pone de manifiesto un problema estructural del sistema de salud. Existe un déficit de recursos para financiar el plan básico de salud, por lo cual es imperativo identificar nuevas fuentes de financiamiento o encontrar mecanismos que optimicen su uso. En ese sentido, en lugar de agregar nuevas presiones a la UPC, se deben encontrar métodos para atraer nuevos recursos y utilizar los actuales de manera más eficiente.

por INNOS | Apr 30, 2024 | Blog, Blog Electoral, Noticias
El pasado 24 de abril el gobierno nacional presentó una nueva versión del proyecto para reformar el sistema de salud colombiano. Este documento, que resultó sorpresivo para algunos sectores, fue anunciado como producto de una concertación con ACEMI y con un grupo de 5 EPS: Nueva EPS, Salud Total, Sura, Mutualser y Coosalud. Estas dos últimas, representando a Gestarsalud, según el comunicado. Dada la importancia de este acuerdo entre dos partes que han estado en permanente debate y tensión durante el último año y medio, presentamos un breve análisis comparativo de esta propuesta.
Lo primero es resaltar que el nuevo proyecto es mucho más corto. Tiene solo 47 artículos, frente a los 124 del que fue aprobado en plenaria de la Cámara de Representantes en diciembre de 2023 y presentado a la comisión 7ª del Senado en marzo de este año.
En la parte inicial no hay cambios importantes. El objeto del proyecto y la definición del aseguramiento social en salud son prácticamente idénticos en la nueva propuesta. Luego el documento publicado esta semana, se enfoca en el modelo de salud preventivo, predictivo y resolutivo basado en APS (Artículo 3), con lo cual sintetiza varios artículos del PL 339 y se enfoca en la definición y características del modelo de atención sin detenerse en explicar la APS. Desde el artículo 4 la propuesta nueva desarrolla el tema de gobernanza, rectoría y dirección. Allí el principal cambio es que se adicionó un tercer parágrafo en el que se precisa la definición desde Minsalud, de las políticas de Calidad en Salud y su Plan Decenal de mejoramiento de la calidad. No hay otros cambios sustanciales en este componente.
Desde este punto se resalta que no se incluyen: la Comisión Intersectorial Nacional de Determinantes Sociales de Salud y Salud Pública, ni las Comisiones Intersectoriales Departamentales, Distritales y Municipales de Determinantes Sociales de Salud y Salud Publica. Se conserva el Consejo Nacional de Salud, con idéntica conformación. Se eliminaron los parágrafos, pero las funciones se conservaron idénticas. En la propuesta nueva se adicionaron a este punto dos parágrafos referidos a la reglamentación de la conformación y a la secretaría técnica del Consejo.
- En el artículo 6 se define el Sistema Público Unificado e Interoperable de Información en Salud (artículos 75 a 77 del PL 339). Aunque no hay cambios en su definición, se omiten en el proyecto nuevo los artículos sobre su organización, diseño y desarrollo; los cuales serán seguramente, objeto de debate y reglamentación futuras. El artículo 7 aborda los trámites ante el INVIMA uniendo lo que estaba en los artículos 92 y 93 del anterior proyecto. No hubo cambios en este asunto. El proyecto nuevo omitió lo que estaba en el artículo 94 referente al fortalecimiento del INVIMA.
- El artículo 8 se dedica a la obligatoriedad de las cotizaciones y aportes al sistema. Se unieron los artículos 56 y 57 sin cambios en su contenido. De forma similar ocurre con los artículos 9, 10 y 11 que retoman íntegramente el contenido de los artículos 58, 59 y 60 anteriores, referentes a la ADRES, sus funciones, los recursos que administra y su destinación. Todas se incluyeron en la nueva propuesta sin cambios.
- El Fondo Único Público de Salud (artículo 12) no tiene cambios con respecto al artículo 62 que describía su organización en el PL 339. No hubo cambios tampoco en la Cuenta de Atención Primaria en Salud que recogió lo dispuesto en el antiguo artículo 63. En cuanto al artículo 14 que trata de la Cuenta de fortalecimiento de la red pública hospitalaria, no hubo ningún cambio frente a lo que se incluía en el PL 339.
- Se describe el Manejo y Destinaciones de los demás recursos del Fondo Único Público de Salud, en el artículo 15. Allí se incluyeron dos usos que no estaban en el proyecto anterior:
- Pago de remuneración a las Gestoras de Salud y Vida
- Pago de incentivos para los prestadores de mediana y alta complejidad y Gestoras de Salud y Vida.
Los demás usos de los recursos continuaron sin cambios.
- Tampoco se observan cambios sobre la Unidad de Pago por Capitación. No se modificaron las condiciones para su definición anual por parte del Ministerio, ni su destinación. El artículo siguiente referente a la gestión del pago por la prestación de servicios de salud, recoge de exactamente lo que estaba en el artículo 68 (acuerdos de voluntades). Lo anterior se repite en el artículo 18 sobre la autorización de pago de servicios y lo que estaba planteado en el artículo 69 del PL de 2023.
- El artículo 19, de los servicios sociales complementarios en salud, tuvo un cambio porque se adicionó un parágrafo sobre la prescripción de un cuidador para la atención integral de una persona que lo requiera. No hubo cambios tampoco en lo que dispone el artículo 20 en cuanto a las prestaciones económicas que reconoce el sistema de salud. En el artículo 21 se abordan los créditos blandos a IPS, lo cual estaba en el artículo 74, sin ningún cambio.
La nueva propuesta abre el Título IV: Organización de los servicios de salud y su Capítulo I: Gestoras de salud y vida, con el artículo 22 que se refiere a la Transformación de las Entidades Promotoras de Salud (EPS). En este artículo se adicionó el siguiente texto:
“Podrán transformarse en Gestoras de Salud y Vida, las Entidades Promotoras de Salud (EPS) que presenten un plan de saneamiento de pasivos aprobado por la Superintendencia Nacional de Salud, en los términos definidos en el artículo 23, y cumplan con las condiciones que establezca el Ministerio de Salud y Protección Social en relación con indicadores de satisfacción al usuario y resultados en salud” …
Esto no estaba en el PL 339.
Los parámetros de cumplimiento que se definen para las nuevas Gestoras (9 en total) permanecieron sin cambios. En el artículo 22 se eliminó el parágrafo 4 que disponía:
“Las Entidades Gestoras de Salud y Vida que al momento de la expedición de la presente ley presentan integración vertical en la mediana y alta complejidad, tendrán un plazo máximo de dos (2) años para cumplir con la disposición.”
- El artículo 23 dispone las Condiciones para la transformación de las Entidades Promotoras de Salud. Este asunto se desarrollaba en el artículo 50 transitorio, del anterior PL.
- El siguiente artículo (24) es el que se ocupa de la Naturaleza y funciones de las Gestoras de Salud y Vida. No se introdujeron modificaciones a las 25 funciones de las nuevas Gestoras. Solo se incluyó un parágrafo referente a la definición de buenas prácticas de gobierno corporativo de las Gestoras, su rendición de cuentas y presentación de resultados.
- En el artículo 25 se describen las condiciones de remuneración de las Gestoras de Salud y Vida. Se dispone que se asignará el 5% de la UPC a las Gestoras. En el proyecto anterior este porcentaje de la UPC se tomaba de la correspondiente a la atención de mediana y alta complejidad y se incluía un 3% adicional como incentivo por resultados. Este pago por resultados se conservó igual en la nueva propuesta. En el mismo artículo 25 se adicionó que, de existir incumplimiento de los estándares de gestión, se reducirá hasta el 30% sus ingresos y, que, en caso de reincidencia en dos periodos consecutivos, la Gestora será objeto de medida de supervisión especial por parte de la Superintendencia.
- A partir del artículo 26 inicia el capítulo dedicado a las Redes integrales e Integradas Territoriales de Servicios de Salud, comenzando por su definición:
…conjunto de organizaciones que prestan servicios sanitarios con calidad, equidad, integralidad y continuidad de manera coordinada y eficiente, con orientación familiar y comunitaria, a una población ubicada en un espacio territorial determinado buscando el logro de los resultados en salud (artículo 26).
En ese mismo artículo 26 se menciona como estarán integradas las redes:
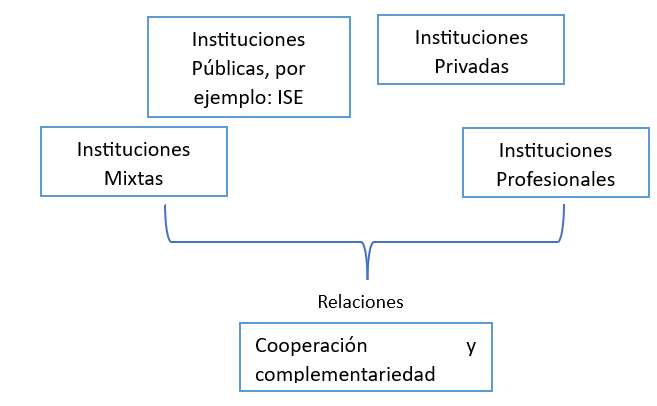
Estas Redes tendrán un nivel primario de atención el cual se conformará a través de los Centros de Atención Primaria en Salud (CAPS). Al respecto, los CAPS se definen como unidades polifuncionales (artículo 29) de carácter público, privado y mixto.
Su financiación dependerá por oferta con recursos provenientes de la Cuenta de Atención Primaria. Su objetivo es convertirse en el primer contacto de la población con el sistema de salud, así desarrollarán los siguientes procesos:
- Adscripción poblacional: “todas las personas, sus familias y hogares deberán estar adscritos” (artículo 30). Esta adscripción se basa en criterios de contigüidad, cercanía y accesibilidad geográfica.
- Administración y atención al ciudadano.
- Prestación de servicios de salud y vigilancia en salud pública, contribuyendo a la ejecución de los programas de salud pública, en especial, los eventos de interés en salud pública, salud mental, seguridad alimentaria y nutricional, salud sexual y reproductiva.
- Gestión intersectorial y participación social.
- Y articulación con las Gestoras de Salud y Vida que en conjunto coordinarán el sistema de referencia y contrarreferencia a través del Sistema Público Unificado e Interoperable de Información en Salud – SPUIIS.
Del sistema de referencia y contrarreferencia se define como:
“El sistema de referencia y contrarreferencia a través del Sistema Público Unificado e Interoperable de Información en Salud – SPUIIS” (Artículo 30).
Es importante que las Gestoras de Vida deberán contar con una plataforma de información y comunicación interoperable en línea que resuelva la referencia y contrarreferencia de pacientes de manera eficiente y oportuna y permita tener la trazabilidad del caso.
- Como parte esencial de sus funciones, el artículo 29 hace hincapié en que: donde no haya Gestoras de Salud y Vida los CAPS asumirán sus funciones. El Minsalud tiene un año para reglamentar la conformación, tipologías, localización, funcionamiento de estos centros.
En lo territorial, se entiende que las Redes tendrán sus pares en lo territorial por medio de “la Red Integral e Integrada Territorial de Servicios de Salud”. Igualmente, se crearán unas Unidades Zonales de Planeación y Evaluación a través de la celebración de convenios con los CAPS. Las funciones serán:
- Mecanismos para la verificación y control de metas, incentivos.
- Establecer métodos de auditoría.
- Supervisión y evaluación será realizada por la Gestoras de Salud y Vida.
También, analizarán periódicamente las actividades y recursos ejecutados por cada municipio o localidad que supervisan para cumplir la responsabilidad de la Atención Primaria (Artículo 32).
Para financiar las unidades zonales de planeación y evaluación en salud “se destinará hasta el 1% del presupuesto asignado por la Administradora de los Recursos del Sistema de Salud – ADRES, del valor anual calculado para cubrir la atención en salud de la población, en cada entidad territorial según reglamentación que expida el Ministerio de Salud Protección Social” (Artículo 32).
Así mismo, los establecimientos farmacéuticos que se encargan de dispensar los medicamentos o tecnologías son reconocidos como servicios de salud y por lo tanto harán parte de las Redes.
Por otro lado, Minsalud y la Supersalud implementarán un sistema de monitoreo del desempeño, la calidad y la garantía de acceso efectivo a los servicios de salud de las Redes Integrales e Integradas Territoriales de Servicios de Salud – RIITSS.
Estas redes territoriales están determinadas por los siguientes criterios:
- Modelo de atención.
- Organización y gestión.
- Rectoría y Gobernanza de la red.
- Sistema de asignación e incentivos.
- Resultados
Con relación al anterior capítulo surgen algunas dudas:
- Si se compara con el documento anterior que no alcanzó a discutirse en la Comisión séptima de Senado, no cambia mucho al modelo de territorialización propuesto, así:
- Se mantienen las zonas e igualmente la estructura de los CAPS no cambia mucho, pues asumirían los servicios de atención y su distribución seguiría haciéndose bajo los criterios de contigüidad, cercanía y accesibilidad geográfica.
Al respecto, no es claro cuál sería el monto y de dónde saldrían los recursos para comenzar a desarrollar los Centros. De pronto, esta idea sería funcional en territorio, pero en las ciudades principales sería complejo pues estas entidades territoriales concentran un número importante de personas.
- Proponen que el proceso de implementación de algunos de los artículos no supere los 12 meses.
- No mencionan como funcionaría la interoperabilidad del sistema. En este caso, el articulado es el mismo del anterior proyecto de ley.
En el artículo 37 inicia el Título V, que se ocupa del Personal de Salud. El nuevo texto presenta un programa de becas destinado a cubrir los costos de pregrado y posgrado para profesionales de la salud en áreas médico-quirúrgicas y de salud pública. Este programa priorizará a estudiantes y profesionales de la salud provenientes de áreas específicas, como los municipios PDET y las ZOMAC, así como municipios de categorías 4, 5 y 6, y a las víctimas del conflicto armado, buscando aumentar el acceso a profesionales de regiones apartadas. Los beneficiarios de estas becas deberán retribuir el mismo tiempo de duración del estudio con trabajo remunerado en regiones que requieran personal de salud.
Además, se establecen disposiciones sobre el régimen laboral de los servidores públicos de la salud, como la libre remoción y nombramiento y la carrera administrativa. El texto se refiere a algunas normas del régimen laboral de las Instituciones de Salud del Estado (ISE), incluyendo la regulación de la jornada laboral, la remuneración, la conservación de derechos laborales, y la vinculación de empleados públicos de otras ISE. También se mencionan aspectos relacionados con los trabajadores de instituciones privadas y mixtas del sector salud, como incentivos salariales, sistemas de bienestar social y criterios técnicos de seguridad y salud en el trabajo.
Así mismo, se abre la posibilidad de vincular especialistas médico-quirúrgicos en casos de escasez de oferta en determinadas especialidades, garantizando condiciones laborales dignas y justas. Se menciona que, en caso de prestación de servicios que se consideren laborales, los especialistas deberán ser vinculados mediante contrato de trabajo.
- En relación con la IVC (Título VI), el texto menciona la delimitación y el fortalecimiento de las funciones de la Superintendencia Nacional de Salud. El nuevo articulado le otorga a la SNS atribuciones como el levantamiento del velo corporativo, la presunción de responsabilidad solidaria, el embargo de bienes y funciones jurisdiccionales. Esto implica que tendrá facultades para examinar la estructura legal de entidades jurídicas y naturales para identificar a los beneficiaros reales y determinar su responsabilidad en actos que perjudiquen la salud; establecer responsabilidad conjunta de controlantes, socios y aportantes y beneficiarios; congelar activos pertenecientes a estos; y conocer y resolver procesos de insolvencia, reorganización, liquidación, entre otras.
- En el apartado correspondiente a Disposiciones Generales (Título VII), se mencionan beneficios específicos para las comunidades indígenas, negras, afrocolombianas, raizales, palqenqueras y Rom, reconociendo el derecho constitucional a la consulta y consentimiento libre, previo e informado, y la regulación de la salud intercultural. El texto faculta al presidente de la República para expedir normas con fuerza de ley que reglamenten la adecuación de los servicios de salud en estos territorios, garantizando la prestación de servicios de salud en el marco del nuevo Sistema de Salud.
- También se establece que los regímenes especiales y exceptuados, como los de las Fuerzas Militares, Policía Nacional, Magisterio, Ecopetrol y Universidades estatales, continúan vigentes y se excluyen de las disposiciones de la nueva ley.
- El título de Disposiciones Transitorias (Título VIII), se refiere al régimen de transición y evolución hacia el nuevo Sistema de Salud. En primer lugar, se menciona que el proceso de implementación del nuevo sistema de salud se llevará a cabo de manera gradual, asegurando que los tratamientos médicos y las consultas con especialistas no se vean interrumpidos. Las personas con enfermedades crónicas, de alto costo, raras o huérfanas, deberá garantizárseles la continuidad del servicio y seguirán siendo atendidas por las mismas Instituciones Prestadoras de Salud (IPS) que venían brindándoles atención.
- Además, aquellas EPS que no se conviertan en Gestoras de Salud y Vida coordinarán una transición ordenada de su población hacia el nuevo sistema de aseguramiento social en salud. Durante un período de transición de dos años, las EPS continuarán operando bajo las normativas del Sistema General de Seguridad Social en Salud, mientras que el Ministerio de Salud avanzará en la territorialización de las EPS y en la reglamentación necesaria para el funcionamiento del nuevo sistema en un plazo máximo de seis meses.
- Por su parte, se permitirá a las EPS acordar con el Gobierno Nacional, la ADRES y las entidades territoriales la subrogación de contratos con redes de prestación de servicios de salud, así como participar en la organización y provisión de servicios en los Centros de Atención Primaria en Salud. Asimismo, se facilitará la venta de infraestructura de servicios de salud para garantizar una transición ordenada. Los trabajadores de las EPS tendrán prioridad para ser vinculados en los Centros de Atención Primaria en Salud, y la ADRES estará autorizada para realizar giros directos a los prestadores de servicios de salud contratados en la red de las EPS, todo ello con el objetivo de asegurar una transición hacia el nuevo sistema de salud.
- Finalmente, se menciona que las Empresas Sociales del Estado (ESE) se transformarán gradualmente en Instituciones de Salud del Estado (ISE). Las ISE tendrán un enfoque social y sin ánimo de lucro, con el objetivo de garantizar la atención integral y oportuna a la población. Contarán con autonomía administrativa y patrimonio propio, y sus recursos serán administrados por la ADRES.
Conclusiones:
El nuevo proyecto retoma en su gran mayoría lo propuesto en el PL 339 que recientemente fue archivado en la Comisión Séptima del Senado, antes de iniciar su discusión.
- Este articulado, mucho más corto, se puede interpretar como una síntesis del anterior proyecto que no introduce modificaciones de fondo. Por ello surgen nuevamente preguntas sobre lo que se espera de este proyecto. Algunas cuestiones vienen desde hace más de un año:
- ¿Cómo serán los procesos de territorialización para desarrollar el nuevo modelo?
- ¿Cómo se va a garantizar la continuidad de la atención de las personas, especialmente de las que tienen una enfermedad crónica, huérfana o de alto costo?
- Es evidente que se requieren nuevos recursos, dados los análisis recientes sobre la suficiencia de la UPC, pero ¿de dónde va a salir la plata que hace falta?
- Es importante la intención de fortalecer las funciones de IVC. No obstante ¿cómo y en cuánto tiempo se va a conseguir este fortalecimiento institucional?
- ¿Por qué se excluyeron los regímenes especiales? (nuevamente)
- ¿Es suficiente el periodo de transición propuesto para implementar los cambios?
- En este sentido, parece muy corto y todavía con muchas incertidumbres cómo se asumirá el cambio de funciones de EPS a GSV y cómo entran las demás entidades a asumir los compromisos durante la transición. Esto incluye labores de prestación de servicios, coordinación entre instituciones y todos los procesos administrativos que implican.
- ¿Cómo llegaron gobierno y EPS a esta concertación y por qué no hay cambios drásticos frente al proyecto del gobierno que había sido aprobado en sus dos primeros debates en el legislativo?

por INNOS | Apr 3, 2024 | Blog, Blog Electoral, Noticias
A partir del Webinar convocado por INNOS, la comunidad de pacientes expresa profunda preocupación ante la intervención de Sanitas EPS, la cual está generando incertidumbre y desde ya repercusiones significativas en el sistema de salud colombiano.
Se transmiten algunos de los mensajes clave dados por los pacientes sobre esta situación:
- Enfoque en los Pacientes: Los pacientes son considerados el eje y el corazón del sistema de salud. Se plantea que cualquier intervención debe tener en cuenta sus necesidades y derechos fundamentales. Desde el anuncio de la intervención, se han recibido denuncias de pacientes a quienes han llamado para cancelar órdenes, cirugías y entregas de medicamentos, lo que evidencia una crisis de enormes proporciones.
- Riesgos y Cuestionamientos: Se manifiestan sentimientos encontrados respecto a la intervención en Sanitas EPS y se cuestiona si esta medida marca el inicio de una intervención más amplia o una expropiación. Además, se plantea la preocupación por la motivación y el impacto de esta acción en la calidad de la atención médica. Se señala que el gobierno maneja el 51% de los recursos del sistema de salud, lo que incluye usuarios de EPS públicas, mixtas e intervenidas.
- Contexto y Preocupaciones: Se observa que la intervención está relacionada con altas demandas de servicios, pero preocupa la falta de transparencia en el proceso. Se enfatiza que aunque Sanitas no es perfecta, no figura entre las 10 peores EPS en términos de quejas impuestas. Se insta al Gobierno a atender las solicitudes reales en lugar de simplemente contar PQR’s.
- Solidaridad y Acción: Se expresa solidaridad con los usuarios de Sanitas EPS y todas las EPS afectadas por esta situación. Se insta a la comunidad a estar unida y a utilizar los mecanismos legales disponibles para proteger sus derechos y asegurar la continuidad de los servicios de salud.
- Mensaje a la Corte: Se hace un llamado a la Corte Constitucional para que no siga guardando silencio y se pronuncie en garantía del derecho a la vida de los 50 millones de colombianos. Se exigen medidas cautelares para respetar este derecho fundamental.
- Movilización Ciudadana: Se llama a la movilización ciudadana para defender el derecho a la salud en Colombia y se destaca que esta intervención no solo afecta a más de 5 millones de pacientes, sino que también presiona a todo el sistema. Se señala al Gobierno como el principal responsable por no administrar eficientemente los recursos de salud.
- Exigencia de Transparencia y Garantías: Se demanda transparencia en los resultados de la intervención y garantías para que los usuarios de Sanitas EPS reciban la atención médica necesaria sin interrupciones ni riesgos para su salud. Se enfatiza que históricamente ninguna intervención ha beneficiado a los pacientes y se exige una administración más efectiva de los recursos de salud.
- Apoyo a las Asociaciones de Pacientes: Se recuerda a todos los colombianos que cuentan con el respaldo y la colaboración de las asociaciones de pacientes y otros actores del sector salud para proteger el derecho a la vida y la integridad de la comunidad.
Las Asociaciones de Pacientes y actores del sistema esperan que estas reflexiones sean escuchadas y que se tomen medidas responsables y efectivas para garantizar el acceso a la salud para todos los ciudadanos.












