
por INNOS | Jul 23, 2024 | Noticias
En abril del presente año, el Ministerio de Salud interpuso ante el Tribunal de Cundinamarca una demanda contra 21 entidades prestadoras de salud, entre las que se encontraban Compensar EPS, Sanitas EPS, Famisanar EPS, Capital Salud, Nueva EPS y SURA entre otras. Entre los argumentos del Ministerio sobresalieron dos, la presunta vulneración de los derechos e intereses colectivos a la defensa del patrimonio público, la moralidad administrativa y el acceso al servicio público a la seguridad social en salud y a que su prestación sea eficiente y oportuna, así como, exigir a las entidades que tomen medidas inmediatas para asegurar el cálculo adecuado, la creación y la actualización mensual de las reservas técnicas. Como dato adicional, en marzo la cartera de salud ya había presentado una demanda, pero esta fue negada. En el concepto negativo, en ese momento, el Tribunal le pidió unas correcciones respecto a las autoridades judiciales que podrían dar estudio a dicha petición.
Ahora bien, el pasado 3 de julio el Tribunal de Cundinamarca respondió al nuevo pedido de medidas cautelares, negándolo, argumentando, que las pruebas presentadas por el Ministerio de Salud no eran suficientes para demostrar una vulneración de los derechos de los usuarios. Al respecto, vale la pena mencionar que, según el artículo 231 de la Ley 1437 de 2011, son requisitos para decretar las medidas cautelares en lo referente al control de protección de los derechos e intereses colectivos:
- Que la demanda esté razonablemente fundada en derecho.
- Que el demandante haya demostrado, así fuere sumariamente, la titularidad del derecho o de los derechos invocados.
- Que el demandante haya presentado los documentos, informaciones, argumentos y justificaciones que permitan concluir, mediante un juicio de ponderación de intereses, que resultaría más gravoso para el interés público negar la medida cautelar que concederla.
Igualmente, según la providencia del Consejo de Estado del 31 de marzo de 2011, para decretar las medidas cautelares, el juez debe justificar la decisión basándose en elementos de prueba válidos que, además, puedan comprobarse, de ahí la importancia que sean idóneos. También, como se mencionó en la decisión del Consejo de Estado del 17 de marzo de 2015, otro criterio para aceptar las medidas cautelares se fundamenta en el buen derecho, en la existencia del perjuicio de la mora, así como, estudio de ponderación y sus subprincipios integradores de idoneidad, necesidad y proporcionalidad.
Por consiguiente, el Tribunal de Cundinamarca negó las medidas cautelares porque, por un lado, aunque el Ministerio de Salud presentó los argumentos basándose en el “informe sobre las deudas de 26 EPS”, presentado por la Contraloría, no llevó a cabo un análisis comparado con el cual se demostrará la violación de los derechos, es decir, sólo citó o se limitó a citar el informe, pero no presentó los argumentos para sustentar el pedido, sin poder demostrar el riesgo. Por el otro, el Tribunal considera que, si bien el Ministerio de Salud cumple con los requisitos de titularidad de las acciones, según el artículo 12 de la Ley 472 de 1998, éste no logró comprobar una vulneración de un derecho colectivo como es el derecho a la salud, pues los informes citados no se constituyen en evidencia sumaria, es decir, mencionó los hechos, pero no realizó un análisis.
De esta manera, la demanda no cumplió con los requisitos establecidos para decretar medidas cautelares, pues no se logró demostrar si existen normas superiores que hayan sido señaladas como vulneradas, concluye el Tribunal de Cundinamarca “el debate propuesto es meramente legal y requiere confrontación con los elementos fácticos, jurídicos y probatorios que se alleguen al expediente, y será la Sala de decisión quien contemplará la totalidad de los elementos que se aporten al proceso y será la sentencia en donde se decidirá el problema jurídico objeto del litigio”.
Este fallo constituye un llamado para que el Ministerio de Salud y Protección Social, profundice en el análisis de las causas que han llevado a las situaciones críticas que atraviesa actualmente el sistema de salud y que, asuma más directamente su función como rector de este. Las problemáticas que hoy viven los pacientes, familiares y ciudadanos en general, requieren intervenciones prontas y decididas de la autoridad competente, más allá de llevarlas a las instancias judiciales, con lo cual pueden generarse efectos contraproducentes que aumentan la desconfianza y la polarización entre los actores públicos y privados.

por INNOS | Jun 24, 2024 | Noticias
El sistema de salud colombiano continúa enfrentando una crisis que, lejos de resolverse, parece profundizarse cada vez más. Aunque esta situación puede explicarse por una combinación de problemas estructurales, un intento fallido de reforma, falta de consenso entre los actores del sector y decisiones administrativas, sus efectos están comenzando a afectar la atención de los usuarios y la continuidad del tratamiento de los pacientes. A pesar de que en los últimos meses se ha discutido ampliamente sobre las causas de la crisis y se han propuesto soluciones, un nuevo llamado de varios actores respecto a la crisis financiera de las IPS plantea un difícil escenario que merece la atención inmediata de todo el sector de la salud.
Según la Asociación Colombiana de Hospitales y Clínicas (ACHC), la deuda acumulada de las EPS y las entidades territoriales con las IPS supera los 16 billones de pesos a cierre de 2023, poniendo en peligro la sostenibilidad y el funcionamiento de 221 hospitales y clínicas en el país. Lo más preocupante es que, si no se corrigen los faltantes históricos y se ajusta el financiamiento según las necesidades reales del sistema, este déficit podría llegar a 26 billones en 2024. Juan Carlos Giraldo, director de ACHC, manifestó que las EPS del régimen contributivo concentran algo más del 50% de la deuda, las EPS del régimen subsidiado alrededor del 23%, mientras que el sector estatal y las aseguradoras del SOAT deben alrededor del 10%.
El impacto de esta deuda no solo se limita a los usuarios y pacientes, sino que también puede afectar a los trabajadores de la salud. En caso de que las IPS vean reducidos sus ingresos y se afecte su sostenibilidad financiera, los trabajadores deberán enfrentar retrasos en el pago de sus salarios. Además, proveedores de insumos médicos y farmacéuticos también se ven afectados, ya que los hospitales y clínicas tienen dificultades para pagar sus deudas, lo que puede llevar a una interrupción en el suministro de medicamentos y otros productos esenciales.
Las EPS han señalado que, si bien la crisis no es nueva, esta se ha agravado en los últimos años. En primer lugar, indican que la Unidad de Pago por Capitación (UPC) es insuficiente para cubrir los costos del Plan de Beneficios en Salud (PBS). Según un informe del portal Sectorial, la UPC debió incrementarse en un 20.5%, considerando la ampliación del PBS, la inflación real, que no fue igual a la inflación proyectada, y un aumento de la siniestralidad que se calcula en un 109.5% para 2023. Además, el mismo estudio señala que los giros de presupuestos máximos no se han realizado puntualmente y que aún hay pagos pendientes del Acuerdo de Punto Final establecido en el gobierno anterior.
A esto se suma el problema de la falta de transparencia y la mala gestión de recursos dentro del sistema de salud, que agravan aún más la situación. Casos de cuentas ocultas como las reportadas por la Supersalud en la Nueva EPS, o la sospecha de uso de fondos en tareas distintas a las definidas en la ley, son ejemplos de prácticas que afectan la eficiencia del sistema y minan la confianza de la población.
De esta manera, la crisis financiera del sector salud no es resultado de una sola decisión, sino que responde a una compleja interacción de factores, incluyendo la acumulación de deudas por parte de las EPS, la falta de pago por entidades gubernamentales, un cálculo inadecuado de la UPC por parte del gobierno, ineficiencias, problemas de corrupción no resueltos y mala gestión. Esto pone en peligro la viabilidad financiera de las IPS, afectando no sólo a los usuarios y pacientes, sino también al talento humano en salud, a los proveedores de servicios y demás actores de la cadena de valor del sistema. Este impacto compromete la capacidad de brindar servicios de calidad y cumplir con los tratamientos, además de abrir la puerta para que se incremente el gasto de bolsillo y el gasto catastrófico, afectando principalmente a las poblaciones más vulnerables y atentando contra los principios de equidad y calidad que deben ser centrales en cualquier sistema de salud.
Ante esta situación, se proponen varias acciones para contribuir a detener la crisis. Es necesario ajustar la UPC a los costos reales, ya que presenta un déficit desde 2022, lo que implica aumentar los recursos destinados al sistema de salud para garantizar su sostenibilidad. Se estima que para 2024 se requerirían casi 100 billones de pesos, pero sólo se presupuestaron alrededor de 90 billones, lo cual es particularmente preocupante ante los últimos resultados de recaudo presentados por el gobierno. También es crucial llegar a acuerdos entre todos los actores para saldar las deudas pendientes y acordar mecanismos de pago realizables que brinden certidumbre para la toma de decisiones. Adicionalmente, el gobierno debe explorar medidas administrativas que permitan el flujo adecuado de los recursos hacia las IPS.
Además, se debe implementar una estrategia que permita mejoras en el sector salud, fortaleciendo los mecanismos de control y auditoría, y promoviendo la transparencia en la administración de los recursos. También es fundamental fomentar la participación de la sociedad civil y los usuarios en la vigilancia y control de los recursos del sistema de salud, asegurando que estos se utilicen de manera eficiente y equitativa.
La figura de las IPS
Al igual que otros actores que componen el sistema de salud colombiano, antes de la crisis actual, las IPS también venían sufriendo los efectos de las presiones fiscales relacionadas con los recursos limitados, el envejecimiento de la población, el incremento de las enfermedades crónicas, los avances técnicos en el sector y el crecimiento de la demanda de servicios médicos en el país. Estas instituciones cumplen un rol esencial, haciendo posible que las EPS garanticen el acceso al plan de beneficios de todos los colombianos. En este sentido, realizan dos funciones: se encargan de la atención primaria en salud y prestan servicios hospitalarios especializados y de alta complejidad. Su naturaleza puede ser pública, privada y mixta.
Problemas de las IPS
Existen investigaciones que abordan los problemas de las IPS desde tres perspectivas. Una de ellas se relaciona con factores externos al funcionamiento propio de estas instituciones. Así, Bernal (2011), citado por Castro Figueroa (2020), menciona cuatro factores principales:
- Un sistema financiero negligente ante las necesidades de liquidez de las IPS.
- El manejo deficiente de los sistemas de información por parte de los entes que vigilan el sector.
- Infraestructura deficiente.
- Un entorno económico que trata al sector salud como cualquier otro de la economía nacional.
Otra perspectiva se enfoca en las causas de carácter normativo. Según Suárez y García (2014), las normas que regulan el funcionamiento y financiamiento de las IPS son complejas. En algunas ocasiones, la falta de claridad lleva a que este tipo de instituciones incurran en sobrecostos por endeudamiento.
Un tercer punto de vista se centra en el tema financiero, según el Observatorio de Cartera de la SNS, las IPS enfrentaban tres tipos de problemas, algunos relacionados con corrupción, manejo inadecuado de recursos e insuficiencia en los sistemas de control y vigilancia (Crispin et al., 2023). Al respecto, en agosto de 2023 el Banco de la República en la Revista Borradores de Economía presentó un análisis sobre la solidez financiera de las IPS a través de una evaluación del desempeño financiero a través del modelo CAMEL, en el cual se tuvieron en cuanta los siguientes indicadores: Capital (C), calidad del activo (A), administración (M), rentabilidad (E), y liquidez (L). Los investigadores hallaron lo siguiente (Crispin et al., 2023):
- Las IPS privadas tienen un mejor desempeño en rentabilidad.
- Las IPS públicas tienen la mejor calificación en la calidad del activo.
- En los indicadores asociados a la administración (gerencia), capital y liquidez los resultados tanto para las IPS públicas como privadas es similar.
En marzo de este año, la Superintendencia de Salud, a solicitud de la Comisión Cuarta de la Cámara de Representantes, envió un informe sobre la situación financiera del sistema de salud colombiano, con un enfoque especial en las Instituciones Prestadoras de Servicios (IPS). El informe abordó el estado actual de la deuda del sistema de salud colombiano, las causas y factores que han contribuido a la acumulación de la deuda, y el impacto de esta deuda en la prestación de servicios de salud a la población colombiana.
Respecto a las cifras proporcionadas por el informe, se puede decir lo siguiente:
- Las cifras de cuentas por pagar totales a IPS varían considerablemente entre las diferentes EPS que la Superintendencia reporta en el informe. De esta manera, las EPS con las mayores cuentas por pagar son:
- Famisanar: 2.144.062.597
- Nueva EPS: 1.779.421.694
- Emssanar S.A.S.: 1.469.885.629
- Las cifras también presentan algunas diferencias importantes dependiendo de la naturaleza de las EPS, así:
- Las mayores cuentas por pagar a instituciones públicas las tiene la Nueva EPS con 365.158.851.
- Las mayores cuentas por pagar a instituciones privadas las tiene SANITAS con 1.321.042.937.
- Las mayores cuentas por pagar a instituciones mixtas las tiene FAMISANAR con 2.084.995.
- Si se observa por EPS, el resultado es el siguiente:
- Las mayores cuentas por pagar en la EPS SURA son a proveedores de servicios y tecnología en salud (18.856.416) y a instituciones públicas (16.993.038).
- En el caso de Salud Total las mayores cuentas por pagar se concentran en las instituciones públicas (21.574.901) y privadas (372.183.309).
- Las mayores cuentas por pagar en Sanitas son a instituciones privadas (1.321.042.937) y a proveedores de servicios y tecnología en salud (416.981.280).
- Para el caso de Famisanar, las mayores cuentas por pagar son a instituciones privadas (1.749.814.890) y a instituciones públicas (330.997.249).
El informe de la Superintendencia de Salud revela una situación de deuda significativa entre las EPS y las IPS en Colombia, con variaciones notables según el tipo de institución y la naturaleza de los proveedores. Esta deuda acumulada afecta la capacidad de las IPS para ofrecer servicios de salud de manera eficiente y oportuna, lo que repercute en la calidad y el acceso a la atención médica para la población colombiana en general.
Asimismo, las IPS, especialmente las privadas y mixtas, podrían reducir su oferta de servicios o simplemente podrían restringir la cobertura de ciertos tratamientos, medicamentos o procedimientos costosos, como, por ejemplo, ya se ha observado en la entrega de ciertos medicamentos.
Por todo lo anterior, urge que el gobierno asuma su responsabilidad ante la situación crítica que se está viviendo en el sector y que, de manera inmediata, convoque a todos los actores para resolver las problemáticas descritas, para evitar que se produzcan situaciones de negación de servicios o de cierre masivo IPS tanto públicas como privadas, debidas a la desfinanciación de clínicas y hospitales. Es el momento para que los gremios de profesionales de la salud participen más directamente y aporten a las soluciones que el sistema requiere, teniendo en cuenta que son otro eslabón de la cadena, que será perjudicado si las tendencias actuales continúan su curso.

por INNOS | Jun 18, 2024 | Noticias
Durante los días 12 y 14 de junio de 2024, se llevó a cabo el 30º Foro de Salud de la ANDI. Dos países que se destacan por vivir situaciones complejas en sus sistemas de salud, quizás desde temporalidades distintas, son México y Colombia. Aunque ambos enfrentan desafíos significativos, la respuesta de sus gobiernos y los resultados obtenidos reflejan enfoques y problemáticas que vale la pena comparar.

Javier Potes, fundador y director general del Consorcio Mexicano de Hospitales, presentó un panorama alarmante del sistema de salud en México durante este evento de la ANDI. En los últimos años, el país ha experimentado un deterioro notable en sus indicadores de salud. La promesa del expresidente Andrés Manuel López Obrador de tener “un sistema de salud mejor que el de Dinamarca” parece cada vez más lejana.
Uno de los indicadores más preocupantes es el aumento del número de personas sin acceso a servicios de salud, que para 2023 alcanzó los 50.3 millones, un aumento del 151% respecto a 2018. Este incremento se debe, en gran medida, a la creación del INSABI, que sustituyó al Seguro Popular. Aunque su objetivo era brindar seguridad social gratuita, la falta de medicamentos y recursos ha sido una constante crítica. Esta situación ha llevado a una migración hacia la atención médica privada, que aumentó del 46% al 60% entre 2018 y 2022.
El sector privado, aunque complementario, enfrenta sus propios desafíos. No forma parte de un sistema integral y articulado, lo que impide una mejora a largo plazo en la salud de la población mexicana. Además, el gasto directo de las familias en salud ha aumentado considerablemente, representando un 38.8% del gasto total en salud, lo que pone una carga pesada sobre los segmentos más vulnerables de la población.
Otro dato preocupante es la reducción de la esperanza de vida, que ha disminuido de 75 años a 71 años, situándose muy por debajo del promedio de 81 años de los países de la OCDE. Además, el número de defunciones entre 2020 y 2021 superó la tendencia previa a la pandemia, con un aumento notable en la mortalidad materna y en la ineficacia de los programas de vacunación.
Durante el mandato de López Obrador, la inversión en salud osciló entre el 2.5% y el 2.9% del PIB anual, una cifra insuficiente para enfrentar estos desafíos. La actual presidenta, Claudia Sheinbaum, parece seguir una línea similar, priorizando otras áreas como seguridad e inversión social sobre la salud. Asimismo, es clave mencionar que durante la reciente campaña electoral, se denunció que el gobierno utilizó subsidios directos y cheques a la población como una estrategia para ganar apoyo, evidenciando un enfoque más populista que estructural en la resolución de los problemas del sistema de salud
Por otro lado, Colombia enfrenta una crisis en su sistema de salud bajo el gobierno de Gustavo Petro. Con una agenda centrada en reformas significativas, Petro prometió transformar el sistema de salud del país. Sin embargo, estas reformas han generado más controversias que soluciones.
La implementación de licencias obligatorias para medicamentos, una medida que busca reducir costos y aumentar el acceso, ha sido ampliamente criticada. Aunque teóricamente puede parecer una solución viable, en la práctica, países como Malasia y Brasil han demostrado que sin la infraestructura adecuada, estas medidas pueden fallar. En Colombia, la falta de inversión en infraestructura y sistemas de producción e innovación pone en riesgo la efectividad de estas licencias.
La administración de Petro ha enfrentado críticas por su manejo del sector salud. La promesa de reindustrialización del país y el enfoque en la salud preventiva han sido vistas como esfuerzos insuficientes para resolver problemas estructurales. Además, la falta de protección adecuada de los derechos de propiedad intelectual ha desalentado la inversión extranjera directa, crucial para el desarrollo y la innovación en el sector salud. Hoy el país atraviesa una crisis de sostenibilidad en el sistema que se ve traducida en las últimas solicitudes voluntarias de liquidación de las EPS.
Ambos países muestran cómo las políticas de salud pueden tener impactos profundos en la población. En México, la transición del Seguro Popular al INSABI ha dejado a millones sin acceso a servicios básicos de salud, mientras que en Colombia, las conversaciones de reforma al sistema no son amplias, técnicas ni dan garantías de construir sobre lo construido, sino que por el contrario se abre la puerta a una demolición a décadas de avance en la cobertura e indicadores en salud. Para abordar estos problemas, es fundamental que ambos gobiernos reconsideren sus estrategias. En México, se necesita una mayor inversión en salud pública y una mejor integración del sector privado. En Colombia, es crucial fomentar la inversión en infraestructura y protección de la propiedad intelectual para atraer inversión extranjera y mejorar el acceso a medicamentos.

por INNOS | Jun 18, 2024 | Noticias
El reciente webinar “Reactivación económica, política pública en salud y propiedad intelectual en Colombia” reunió a destacados expertos internacionales para discutir el papel crucial de la propiedad intelectual en la innovación y desarrollo del sector salud en Colombia. Entre los participantes estuvieron Emily Michiko Morris, Stephen Ezell, Mark Schultz, Juan Carlos Suárez, Carlos Felipe Escobar, quienes ofrecieron una visión profunda sobre las regulaciones y desafíos actuales en el país.
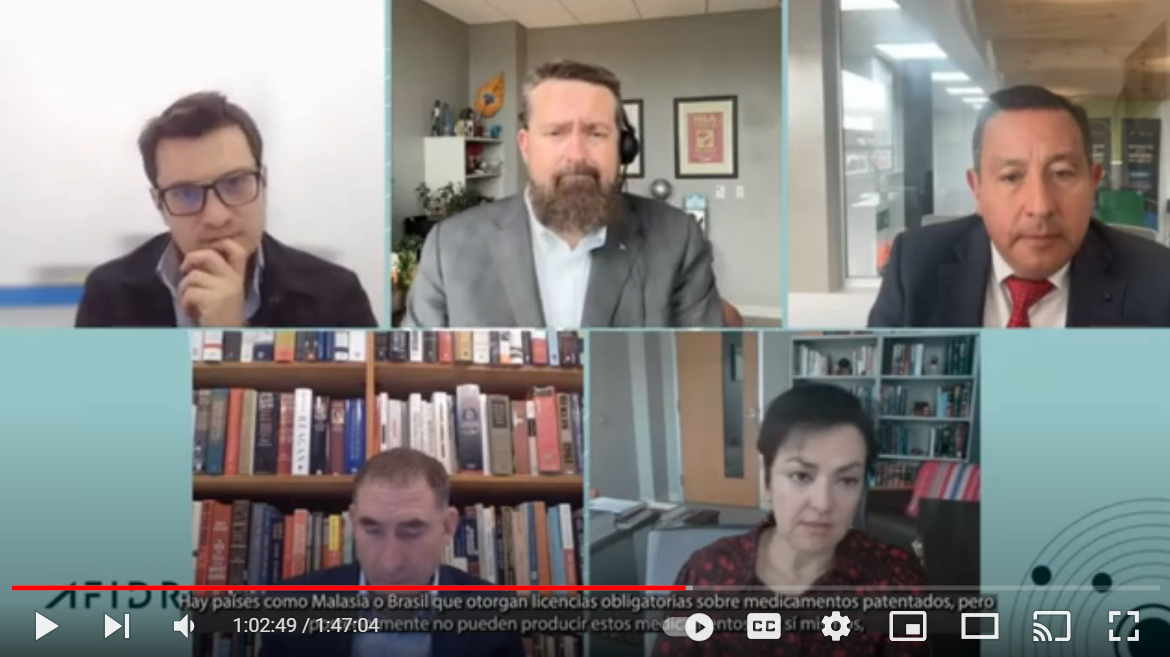
Juan Carlos Suárez abrió el debate destacando los recientes cambios en la normativa del sector salud en Colombia. Resaltó cómo actores tanto públicos como privados están promoviendo la innovación en salud. El Dr. Carlos Felipe Escobar, Director de INNOS, ofreció una visión amplia de la situación actual en Colombia, destacando que el país tiene ahora un gobierno de izquierda, liderado por el presidente Gustavo Petro. Este gobernante anunció, durante su campaña electoral, en primer lugar, la necesidad de reformas significativas en áreas como salud, pensiones, trabajo, educación, y ciencia, tecnología e innovación. Además, de una reindustrialización del país, especialmente sobre investigación en ciencia, innovación y tecnología, por medio de una iniciativa denominada “Serenidad Nacional de Salud”, que plantea generar más conocimiento y soluciones para el país, permitiéndole ser más autosuficiente en términos de tecnologías sanitarias y hacer la industria local más capaz para producir los recursos y tecnologías que la salud podría necesitar para salir adelante.
Emily Michiko Morris, investigadora principal en la Universidad de Akron, abordó la implementación de la licencia obligatoria en Colombia. Explicó que esta es una herramienta que permite a los países exigir a los titulares de derechos de propiedad intelectual que otorguen licencias a cambio de una compensación razonable, permitiendo la producción local de tecnologías patentadas. Sin embargo, Morris advirtió que la licencia obligatoria no solo implica la obtención de la patente, sino también la inversión en infraestructura y sistemas de fabricación. Países como Malasia y Brasil han otorgado licencias obligatorias sobre medicamentos patentados, pero luego enfrentaron dificultades para producir estos medicamentos de manera eficiente.
Los desafíos de implementar licencias obligatorias en Colombia fueron otro punto crucial del debate. Morris subrayó la importancia de considerar el uso a largo plazo de estas licencias, especialmente si se convierten en una práctica habitual. Mark Schultz, otro de los panelistas, agregó que la falta de protección de los derechos de propiedad intelectual puede disuadir a las empresas de hacer negocios en el país, lo que resultaría probablemente en una menor disponibilidad de medicamentos y otros productos esenciales.
Por su parte, Stephen Ezell destacó que los países tienen dos opciones en una economía global competitiva: adoptar una estrategia de atracción o una estrategia obligatoria. La estrategia de atracción implica crear un ambiente fuerte y atractivo para los inversores globales, mientras que las licencias obligatorias pueden llevar a que los inversores solo inviertan lo mínimo indispensable, excluyendo al país de mayores oportunidades de inversión. Para lograr un equilibrio entre la propiedad intelectual y el acceso a la innovación en salud, Morris recomendó explorar nuevas tecnologías para desarrollar terapias sanitarias y reducir los costos de desarrollo. Schultz añadió que es fundamental no socavar la inversión en productos farmacéuticos o nuevas licencias tecnológicas. En cambio, se debe construir infraestructura, establecer clínicas y formar a los proveedores de atención sanitaria.
A continuación, se planteó la cuestión de los desafíos que enfrenta un país como Colombia al tratar de implementar este tipo de licencias. Emily respondió que es importante considerar la utilización a largo plazo de una licencia obligatoria, especialmente si se hace de manera habitual. Mark agregó que, si los derechos de propiedad intelectual de las empresas no están protegidos, estas pueden evitar hacer negocios donde saben que pueden perder su dinero, donde pueden perder sus inversiones. En el caso de los productos farmacéuticos, cuando una empresa farmacéutica decide no hacer negocios, los medicamentos no llegan al país. Estos aportes reflejan que el abuso del uso de licencias obligatorias puede desalentar esta inversión extranjera directa y, como resultado, puede perjudicar seriamente a las industrias nacionales.
A esto, Stephen señaló que los países tienen probablemente dos opciones para competir en una economía global altamente competitiva: pueden adoptar una estrategia de atracción o una estrategia obligatoria. La estrategia de atracción implica presentar a los inversores globales un ambiente fuerte y atractivo para invertir en industrias de tecnología avanzada. Por otro lado, las licencias obligatorias esencialmente logran con esta estrategia es que los inversores globales solo inviertan el mínimo indispensable requerido en ese país, haciendo que el país se excluya a sí mismo.
Asimismo, se planteó una nueva pregunta, sobre diferentes recomendaciones para el país que puedan generar un balance entre la Propiedad Intelectual y el acceso a la innovación en salud, a esto Michiko respondió que es necesario explorar nuevas formas, en particular nuevas tecnologías, para desarrollar terapias sanitarias, pero reduciendo los costos de desarrollo de estos productos. Mark añadió que la mejor manera de desarrollar un sistema de atención sanitaria es no socavar la inversión en productos farmacéuticos o nuevas licencias tecnológicas. Por tanto, debemos romper con la tendencia a buscar respuestas fáciles y debemos salir al campo, construir infraestructura, establecer clínicas y formar a los proveedores de atención sanitaria. Por último, Stephen concluyó que, para compartir tecnologías a nivel global, se deben promover las licencias voluntarias, un ejemplo de esto es el proyecto de Mark “Innovar para la Salud que destacan cómo los empresarios y países en desarrollo están trabajando para resolver los problemas de salud global.
Finalmente, en los últimos aportes de la conversación se resaltó la intervención de Emily, en tanto señaló como las personas que no trabajan en el ámbito jurídico y tramitan una patente para obtener derechos de autor no conocen realmente las distinciones entre los tres tipos de derechos de propiedad. Sin embargo, recomendó no estar constantemente a la defensiva, sino tratar de explicar por qué esta industria hace lo que hace, o por qué utiliza su propiedad intelectual de una manera particular, brindando soluciones competitivas. Por otro lado, Stephen presentó otro enfoque, señalando que una cosa es que los responsables políticos se aprovechen de los derechos de propiedad intelectual de una gran corporación sin rostro como las grandes farmacéuticas, y otra muy distinta es que vean las especificaciones de los verdaderos empresarios e innovadores colombianos. A estos últimos es necesario incentivarlos a crear soluciones para el beneficio y la salud a largo plazo.
Consulta el webinar completo en: https://www.youtube.com/watch?v=IAlJcUGnG2c&t=1s
por INNOS | Jun 13, 2024 | Noticias
El Ministerio de Salud y Protección Social emitió hace pocos días el Decreto 0719 de 2024, que redefine las condiciones y los procedimientos para darle continuidad a la afiliación de quienes puedan ser afectados por las situaciones actuales de intervención, liquidación y salida voluntaria de EPS, del sistema de salud. Es importante recordar que, desde el pasado mes de abril, el Ministerio había comenzado a cursar su discusión. En este proyecto, hoy realidad, se enfocó en los ajustes a la asignación y continuidad de afiliados, así como, mantener la libre elección.
Este decreto tiene como propósito que se garantice el derecho a la atención sanitaria y es, en este sentido, una de las medias que el Ministerio ha tomado, para enfrentar de alguna forma, la crisis que el sistema atraviesa actualmente. Lo que allí se establece es una modificación al Decreto único del sector salud (780 de 2016) en el que se integraron todas las normas vigentes a la fecha. Vale recordar que, no obstante, este decreto único ha sido modificado varias veces y sus contenidos se han actualizado. Uno de estos aspectos es el que se reformuló en 2019 con el Decreto 1424, específicamente en el artículo 1.
Este nuevo decreto genera nuevos procesos para la movilidad de personas entre los dos regímenes, contributivo y subsidiado, buscando que no haya pérdidas de continuidad en la afiliación que afecten el acceso a los servicios sanitarios, ya que según un informe de la Superintendencia en marzo de este año, 612 municipios no contarían con EPS receptoras de usuarios en el régimen contributivo y 556 para el régimen subsidiado.
En su primer artículo, el Decreto 719 plantea que su objeto es modificar el Decreto 1424 de 2019, en lo referente a “…establecer las condiciones de asignación de afiliados para garantizar la continuidad del aseguramiento y la prestación del servicio público de salud a los afiliados de las Entidades Promotoras de Salud — EPS…” De igual manera, implica cambios en las circunstancias actuales: “…cuando dichas entidades se retiren o liquiden voluntariamente, ocurra la revocatoria de la autorización de funcionamiento o de la certificación de habilitación, o sean sujeto de intervención forzosa administrativa para liquidar por parte de la Superintendencia Nacional de Salud.” Recientemente se han conocido solicitudes de retiro voluntario de EPS que cuentan con casi 7,5 millones de afiliados.
Se dispone en el nuevo Decreto que la asignación de afiliados se realizará a las EPS que no se encuentren sujetas a vigilancia especial y que tengan vigente su habilitación para cada régimen, según el caso. Esto implica que se verificará que cumplan los parámetros de capital mínimo, así como de patrimonio adecuado.
En caso de que ocurra la salida de una EPS del sistema, por cualquiera de las rutas mencionadas previamente, la Supersalud ordenará la entrega de las bases de datos de sus afiliados a la ADRES y al Ministerio. Lo anterior permitirá que los afiliados pasen a las EPS que cumplan los requisitos señalados, garantizando además que se trasladen las personas y su grupo familiar. Esta asignación tendrá un periodo de duración inicial de 60 días, que una vez finalizados le permitirán al ciudadano solicitar su traslado a otra EPS si así lo desea. En todo el trámite se debe garantizar que haya continuidad de tratamientos y que se asignen las personas y sus grupos familiares a EPS que operen en el mismo municipio de su residencia.
Además de entregar las bases de datos de afiliados, las EPS que cesen su operación, deberán especificar las situaciones especiales de los pacientes con enfermedades de alto costo y gestantes, entre otros grupos especiales. Igualmente, las EPS receptoras deben realizar los procesos precontractuales pertinentes para garantizar la continuidad de los servicios de salud.
El Decreto también contempla la movilidad entre regímenes. Este cambio puede realizarse a través del Sistema de Afiliación Transaccional (SAT) o mediante un formulario físico, y la verificación de su clasificación socioeconómica se lleva a cabo utilizando herramientas proporcionadas por el Departamento Nacional de Planeación. Este proceso garantiza que los cambios de afiliación no afecten la continuidad de la cobertura ni el reconocimiento de la Unidad de Pago por Capitación (UPC). Las EPS autorizadas exclusivamente para el régimen subsidiado no necesitan habilitación en el régimen contributivo cuando se aplica la figura de permanencia en el régimen subsidiado.”
Según el Decreto, los afiliados se asignarán en su totalidad a una EPS si es la única que cumple los criterios definidos, en el municipio o distrito de residencia. Si existen dos o más EPS que cumplan los requisitos, se asignarán los afiliados de forma aleatoria entre ellas. Si se diera el caso de que no exista una EPS autorizada para recibir los afiliados porque no cumple los requisitos dispuestos en el Decreto, podrán ser asignados a una EPS sin medida de vigilancia especial, aunque no cumpla los indicadores de capital mínimo y de patrimonio adecuado.
En segundo lugar, si ese primer caso no se cumple, se podrían asignar a una EPS con medida de vigilancia especial que no tenga limitación para nuevos afiliados y para hacer traslados. En tercer lugar, de no cumplirse los dos primeros casos, se podrán asignar los afiliados a una EPS debidamente habilitada en el municipio circunvecino dentro del mismo departamento. En cuarto lugar, de no lograrse los tres primeros, se asignarían a EPS de otros municipios en departamentos limítrofes.
Si bien el Decreto anuncia medidas que, en teoría, buscan garantizar el derecho y el acceso a la salud, no resuelve las condiciones de fondo que han llevado a la crisis actual y, deja dudas sobre los cambios que introduce a la asignación forzosa de afiliados cuando se definan las liquidaciones y las solicitudes de retiro de EPS, que se encuentran actualmente en estudio por parte del Ministerio.
Las EPS que se encuentran intervenidas, como la Nueva EPS, tendría, según el Decreto, la posibilidad de recibir afiliados de EPS liquidadas. Esta circunstancia se refuerza si tenemos en cuenta que es la EPS con presencia y autorización para operar en más municipios del país. en este caso el gobierno tendría que aclarar si esto es conveniente, teniendo en cuenta los anuncios recientes de la Supersalud sobre los estados financieros y de cuentas pendientes de esa entidad.












