
por INNOS | Aug 27, 2024 | Noticias
El sistema de salud en Colombia está en una situación crítica. A medida que el país enfrenta presiones económicas y sociales crecientes, el financiamiento de la salud se convierte en un desafío que requiere atención urgente y soluciones innovadoras. Aunque los recursos para el sistema de salud provienen de diversas fuentes, como el Presupuesto General de la Nación (PGN) y los aportes individuales y empresariales, las tensiones financieras persisten. La combinación de un crecimiento económico moderado, una demanda creciente de servicios de salud y las ineficiencias sistémicas han expuesto las vulnerabilidades del actual modelo de financiamiento. Uno de los problemas más apremiantes es la falta de un marco fiscal claro y estable para su financiamiento. La intervención de la Corte Constitucional en temas financieros solo confirma la exposición de fragilidad que hoy afronta el sector. Lo cual, nos lleva a cuestionarnos si es suficiente el modelo actual o si necesitamos explorar nuevas fuentes de financiamiento del sistema.
Es claro que los modelos tradicionales han demostrado ser insuficientes para enfrentar los desafíos actuales de la salud en Colombia. Es clave diseñar esquemas que se adapten a las realidades específicas de cada región y que aborden los problemas particulares con los que conviven los actores del ecosistema. Y eso puede implicar algunas variables:
- Alcance geográfico: Adaptando el financiamiento a las necesidades de cada región.
- Desafíos específicos de salud: Enfocándose en problemáticas particulares del sistema.
- Rutas de salud-enfermedad: Ajustando el financiamiento a las etapas del proceso de atención.
- Innovación en salud: Fomentando la creación y adopción de nuevas tecnologías y prácticas.
Pensar hoy en estos enfoques, es analizar cómo responder a los factores que presionan la sostenibilidad del sistema, como el envejecimiento poblacional, la innovación tecnológica, las ineficiencias en la gestión y las expectativas crecientes de los usuarios.
Esta es una discusión que también se está dando a nivel global, pues los sistemas de salud en todo el mundo se también enfrentan a desafíos financieros derivados de factores demográficos, tecnológicos y de gestión. Pero para abordar estas presiones, algunos se han propuesto varios mecanismos innovadores de financiamiento:
- Recursos disponibles según el PIB per cápita: Un modelo inspirado en Costa Rica, donde el financiamiento se ajusta automáticamente según la capacidad económica del país, vinculando los fondos de salud al crecimiento económico.
- Envejecimiento poblacional: Implementación de seguros de salud y pensiones a largo plazo, como en Japón, para cubrir los costos asociados al envejecimiento.
- Innovación tecnológica: Financiamiento colaborativo público-privado para adquirir y desarrollar nuevas tecnologías de salud, similar a las Alianzas Público-Privadas (APP) en el Reino Unido.
- Ineficiencias del sistema: Sistemas de pago por resultado, como el programa Hospital Pay-for-Performance (P4P) en Estados Unidos, que vinculan el financiamiento a la calidad y eficiencia de los servicios prestados.
- Expectativas de los usuarios: Plataformas de financiamiento participativo para proyectos específicos, permitiendo a los ciudadanos contribuir directamente a iniciativas de mejora del sistema de salud.
- Déficit de talento humano en salud: Financiamiento colaborativo para la educación y retención de personal de salud, como el programa de “Beca de Servicio Público” en Chile.
Las fórmulas, afortunadamente, cada vez son más en el mundo, pero ninguna es completa. Las necesidades territoriales deben seguir en el fondo del diseño de este tipo de políticas y existen prácticas en distintos niveles que están aportando cada vez más al estado del arte. Por ejemplo:
- Nivel local: Estrategias de crowdfunding comunitarios para financiar proyectos específicos de salud.
- Nivel regional: Fondos de inversión regionales que reúnen recursos de diversos inversores para financiar proyectos de salud con impacto regional.
- Nivel nacional: Bonos de impacto social emitidos por el gobierno para financiar proyectos de salud pública.
- Nivel internacional: Cooperación financiera multilateral, como los préstamos y subvenciones del Banco Interamericano de Desarrollo (BID), para proyectos con impacto transnacional en Latinoamérica.
- Nivel global: Fondos globales y alianzas de financiamiento, como el Fondo Mundial de Lucha contra el SIDA, la Tuberculosis y la Malaria.
Por otro lado, el financiamiento debe abarcar todas las etapas del proceso de salud-enfermedad, desde la prevención hasta los cuidados paliativos. Esto puede incluir desde impuestos a productos nocivos para la salud para financiar programas de prevención, hasta bonos de impacto social para financiar tecnologías de diagnóstico en comunidades con acceso limitado, y modelos de pago por suscripción para servicios de salud digital.
Finalmente, el sistema de salud colombiano necesita urgentemente una reforma en su financiamiento, a pesar que hoy el Congreso empezará a debatir varias propuestas de reforma al sistema de salud, parece que los modelos de financiamiento aún no recogen la atención necesaria. La adopción de modelos innovadores es clave para garantizar la sostenibilidad y eficiencia del sistema. En última instancia, es necesario que este asunto evolucione a la par de la discusión sobre los desafíos y oportunidades del sistema de salud, asegurando que este se mantenga fuerte frente a las demandas futuras.

por INNOS | Jul 23, 2024 | Noticias
En abril del presente año, el Ministerio de Salud interpuso ante el Tribunal de Cundinamarca una demanda contra 21 entidades prestadoras de salud, entre las que se encontraban Compensar EPS, Sanitas EPS, Famisanar EPS, Capital Salud, Nueva EPS y SURA entre otras. Entre los argumentos del Ministerio sobresalieron dos, la presunta vulneración de los derechos e intereses colectivos a la defensa del patrimonio público, la moralidad administrativa y el acceso al servicio público a la seguridad social en salud y a que su prestación sea eficiente y oportuna, así como, exigir a las entidades que tomen medidas inmediatas para asegurar el cálculo adecuado, la creación y la actualización mensual de las reservas técnicas. Como dato adicional, en marzo la cartera de salud ya había presentado una demanda, pero esta fue negada. En el concepto negativo, en ese momento, el Tribunal le pidió unas correcciones respecto a las autoridades judiciales que podrían dar estudio a dicha petición.
Ahora bien, el pasado 3 de julio el Tribunal de Cundinamarca respondió al nuevo pedido de medidas cautelares, negándolo, argumentando, que las pruebas presentadas por el Ministerio de Salud no eran suficientes para demostrar una vulneración de los derechos de los usuarios. Al respecto, vale la pena mencionar que, según el artículo 231 de la Ley 1437 de 2011, son requisitos para decretar las medidas cautelares en lo referente al control de protección de los derechos e intereses colectivos:
- Que la demanda esté razonablemente fundada en derecho.
- Que el demandante haya demostrado, así fuere sumariamente, la titularidad del derecho o de los derechos invocados.
- Que el demandante haya presentado los documentos, informaciones, argumentos y justificaciones que permitan concluir, mediante un juicio de ponderación de intereses, que resultaría más gravoso para el interés público negar la medida cautelar que concederla.
Igualmente, según la providencia del Consejo de Estado del 31 de marzo de 2011, para decretar las medidas cautelares, el juez debe justificar la decisión basándose en elementos de prueba válidos que, además, puedan comprobarse, de ahí la importancia que sean idóneos. También, como se mencionó en la decisión del Consejo de Estado del 17 de marzo de 2015, otro criterio para aceptar las medidas cautelares se fundamenta en el buen derecho, en la existencia del perjuicio de la mora, así como, estudio de ponderación y sus subprincipios integradores de idoneidad, necesidad y proporcionalidad.
Por consiguiente, el Tribunal de Cundinamarca negó las medidas cautelares porque, por un lado, aunque el Ministerio de Salud presentó los argumentos basándose en el “informe sobre las deudas de 26 EPS”, presentado por la Contraloría, no llevó a cabo un análisis comparado con el cual se demostrará la violación de los derechos, es decir, sólo citó o se limitó a citar el informe, pero no presentó los argumentos para sustentar el pedido, sin poder demostrar el riesgo. Por el otro, el Tribunal considera que, si bien el Ministerio de Salud cumple con los requisitos de titularidad de las acciones, según el artículo 12 de la Ley 472 de 1998, éste no logró comprobar una vulneración de un derecho colectivo como es el derecho a la salud, pues los informes citados no se constituyen en evidencia sumaria, es decir, mencionó los hechos, pero no realizó un análisis.
De esta manera, la demanda no cumplió con los requisitos establecidos para decretar medidas cautelares, pues no se logró demostrar si existen normas superiores que hayan sido señaladas como vulneradas, concluye el Tribunal de Cundinamarca “el debate propuesto es meramente legal y requiere confrontación con los elementos fácticos, jurídicos y probatorios que se alleguen al expediente, y será la Sala de decisión quien contemplará la totalidad de los elementos que se aporten al proceso y será la sentencia en donde se decidirá el problema jurídico objeto del litigio”.
Este fallo constituye un llamado para que el Ministerio de Salud y Protección Social, profundice en el análisis de las causas que han llevado a las situaciones críticas que atraviesa actualmente el sistema de salud y que, asuma más directamente su función como rector de este. Las problemáticas que hoy viven los pacientes, familiares y ciudadanos en general, requieren intervenciones prontas y decididas de la autoridad competente, más allá de llevarlas a las instancias judiciales, con lo cual pueden generarse efectos contraproducentes que aumentan la desconfianza y la polarización entre los actores públicos y privados.

por INNOS | Jun 13, 2024 | Noticias
El Foro de Salud organizado por la Asociación Nacional de Empresarios de Colombia (ANDI), toma lugar este año el 12, 13 y 14 de en Cartagena. Este año el tema central que convoca a diversos actores es la financiación del sistema de salud, su sostenibilidad y la visión de lo que se aspira deberá ser la salud de los colombianos en el mediano y largo plazo. Desde sus espacios de instalación se han abordado temas críticos y de gran relevancia para el futuro del sistema de salud colombiano. Con la participación de destacados líderes del sector, el foro permitió una reflexión profunda sobre los logros alcanzados en los últimos 30 años, así como los desafíos y oportunidades que se presentan en el horizonte.

Anwar Rodríguez, Vicepresidente de Salud de la ANDI, inició la jornada destacando los avances significativos del sistema de salud. Desde la protección financiera de los hogares hasta la mejora en la percepción de calidad de los servicios de salud, los logros son notables. En 1997, el 45% de la población enfrentaba barreras significativas para acceder a servicios de salud, mientras que en 2022 esta cifra se redujo al 5%, aunque incrementó ligeramente a 7,3% en 2023. Asimismo, el 60% de los colombianos en zonas urbanas asisten anualmente a consultas preventivas, y la percepción de buena calidad en las EPS es del 70%.
Sin embargo, estos avances no han sido suficientes para mitigar la crisis estructural de desfinanciación que enfrenta el sistema. Rodríguez hizo un llamado urgente a resolver este problema para proteger los logros alcanzados y asegurar la sostenibilidad del sistema. A pesar de que el gasto público en salud ha crecido del 4% del PIB en 2000 al 7% en 2022, el sistema sigue estando desfinanciado, con un faltante acumulado de entre 9 y 14 billones de pesos en 2023. La necesidad de buscar alternativas para distribuir el riesgo financiero, fortalecer fuentes tradicionales de financiación y generar nuevas fuentes es imperativa.
Mauricio Santa María, Ex Ministro de Salud, ofreció una visión crítica sobre las finanzas públicas en salud, señalando que las proyecciones fiscales actuales no son sostenibles. La siniestralidad ha alcanzado el 106% en 2024, y las principales presiones de gasto incluyen innovaciones farmacéuticas, cambios demográficos y el aumento de la demanda per cápita de servicios de salud. Santa María subrayó que el sistema de salud actual está en una situación crítica, con varias EPS intervenidas o retirándose, lo que afecta a millones de asegurados y genera una pérdida de confianza en el sistema.
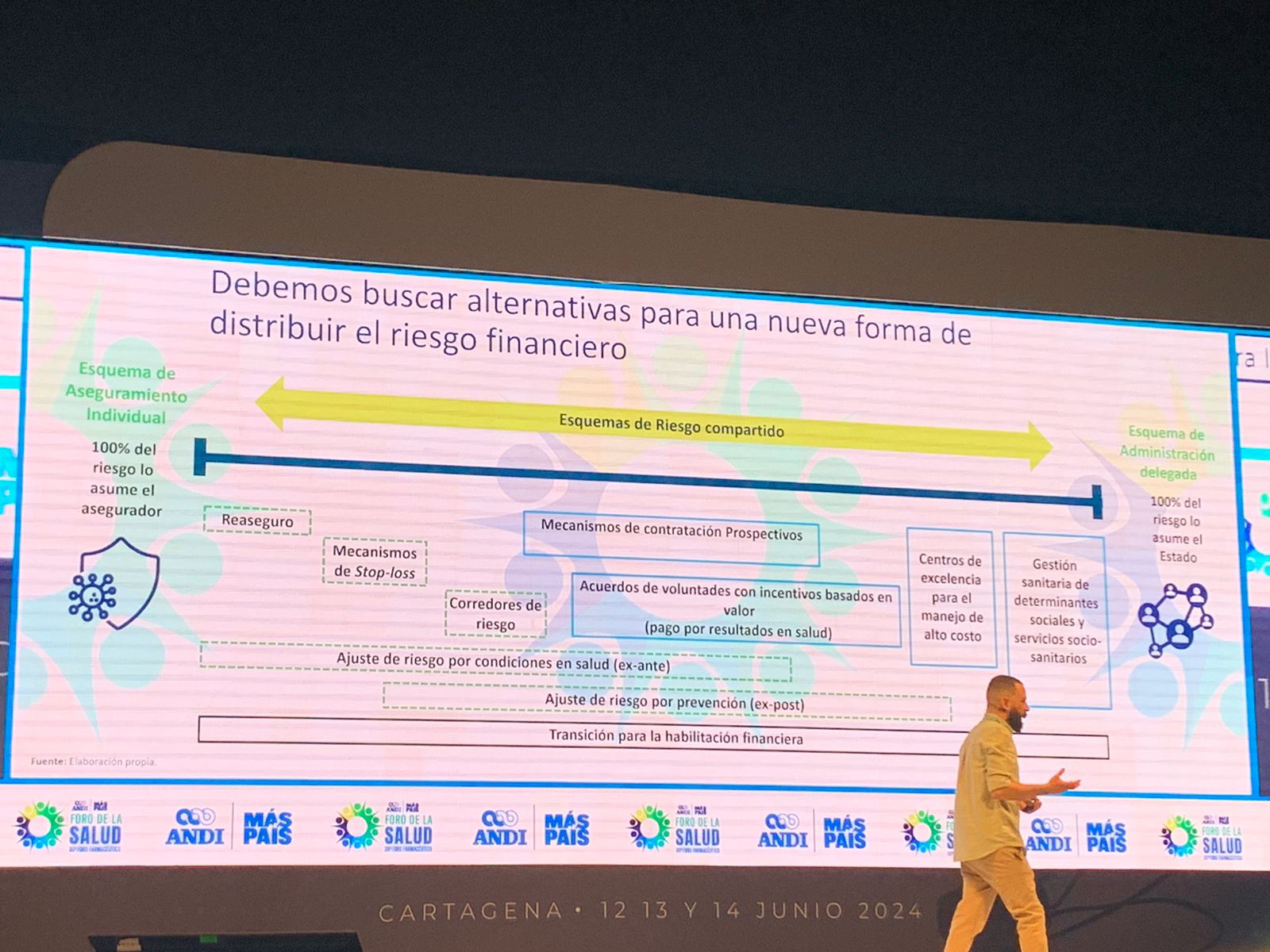
Ante este panorama, es fundamental repensar el modelo de salud para garantizar la sostenibilidad y eficiencia del sistema. Un nuevo modelo debe incluir una auditoría efectiva del control de costos y servicios, garantizar el acceso y sostenibilidad para pacientes crónicos y de alto costo, y proteger lo ganado en gasto de bolsillo. Además, se deben crear modelos para atender las brechas de acceso en zonas rurales y apartadas, y fomentar la innovación y el autocuidado para incrementar la eficiencia.
Estos espacios resaltan la importancia de un plan de trabajo mancomunado entre todos los agentes de la cadena de valor del sector salud. Esto incluye profundizar el rol del sector privado, incrementar la eficiencia mediante innovación, y repensar el ciclo de formulación, financiación, ejecución y evaluación de la política pública en salud. Es fundamental crear una política industrial del sector que se adapte a los desafíos del siglo XXI, subrayar la urgencia de abordar la desfinanciación estructural del sistema de salud colombiano y de repensar los modelos de aseguramiento y financiación. Sin duda aunque el sistema enfrenta desafíos significativos, también existen oportunidades para transformarse y adaptarse a las necesidades actuales y futuras.
por INNOS | Jun 13, 2024 | Noticias
El Ministerio de Salud y Protección Social emitió hace pocos días el Decreto 0719 de 2024, que redefine las condiciones y los procedimientos para darle continuidad a la afiliación de quienes puedan ser afectados por las situaciones actuales de intervención, liquidación y salida voluntaria de EPS, del sistema de salud. Es importante recordar que, desde el pasado mes de abril, el Ministerio había comenzado a cursar su discusión. En este proyecto, hoy realidad, se enfocó en los ajustes a la asignación y continuidad de afiliados, así como, mantener la libre elección.
Este decreto tiene como propósito que se garantice el derecho a la atención sanitaria y es, en este sentido, una de las medias que el Ministerio ha tomado, para enfrentar de alguna forma, la crisis que el sistema atraviesa actualmente. Lo que allí se establece es una modificación al Decreto único del sector salud (780 de 2016) en el que se integraron todas las normas vigentes a la fecha. Vale recordar que, no obstante, este decreto único ha sido modificado varias veces y sus contenidos se han actualizado. Uno de estos aspectos es el que se reformuló en 2019 con el Decreto 1424, específicamente en el artículo 1.
Este nuevo decreto genera nuevos procesos para la movilidad de personas entre los dos regímenes, contributivo y subsidiado, buscando que no haya pérdidas de continuidad en la afiliación que afecten el acceso a los servicios sanitarios, ya que según un informe de la Superintendencia en marzo de este año, 612 municipios no contarían con EPS receptoras de usuarios en el régimen contributivo y 556 para el régimen subsidiado.
En su primer artículo, el Decreto 719 plantea que su objeto es modificar el Decreto 1424 de 2019, en lo referente a “…establecer las condiciones de asignación de afiliados para garantizar la continuidad del aseguramiento y la prestación del servicio público de salud a los afiliados de las Entidades Promotoras de Salud — EPS…” De igual manera, implica cambios en las circunstancias actuales: “…cuando dichas entidades se retiren o liquiden voluntariamente, ocurra la revocatoria de la autorización de funcionamiento o de la certificación de habilitación, o sean sujeto de intervención forzosa administrativa para liquidar por parte de la Superintendencia Nacional de Salud.” Recientemente se han conocido solicitudes de retiro voluntario de EPS que cuentan con casi 7,5 millones de afiliados.
Se dispone en el nuevo Decreto que la asignación de afiliados se realizará a las EPS que no se encuentren sujetas a vigilancia especial y que tengan vigente su habilitación para cada régimen, según el caso. Esto implica que se verificará que cumplan los parámetros de capital mínimo, así como de patrimonio adecuado.
En caso de que ocurra la salida de una EPS del sistema, por cualquiera de las rutas mencionadas previamente, la Supersalud ordenará la entrega de las bases de datos de sus afiliados a la ADRES y al Ministerio. Lo anterior permitirá que los afiliados pasen a las EPS que cumplan los requisitos señalados, garantizando además que se trasladen las personas y su grupo familiar. Esta asignación tendrá un periodo de duración inicial de 60 días, que una vez finalizados le permitirán al ciudadano solicitar su traslado a otra EPS si así lo desea. En todo el trámite se debe garantizar que haya continuidad de tratamientos y que se asignen las personas y sus grupos familiares a EPS que operen en el mismo municipio de su residencia.
Además de entregar las bases de datos de afiliados, las EPS que cesen su operación, deberán especificar las situaciones especiales de los pacientes con enfermedades de alto costo y gestantes, entre otros grupos especiales. Igualmente, las EPS receptoras deben realizar los procesos precontractuales pertinentes para garantizar la continuidad de los servicios de salud.
El Decreto también contempla la movilidad entre regímenes. Este cambio puede realizarse a través del Sistema de Afiliación Transaccional (SAT) o mediante un formulario físico, y la verificación de su clasificación socioeconómica se lleva a cabo utilizando herramientas proporcionadas por el Departamento Nacional de Planeación. Este proceso garantiza que los cambios de afiliación no afecten la continuidad de la cobertura ni el reconocimiento de la Unidad de Pago por Capitación (UPC). Las EPS autorizadas exclusivamente para el régimen subsidiado no necesitan habilitación en el régimen contributivo cuando se aplica la figura de permanencia en el régimen subsidiado.”
Según el Decreto, los afiliados se asignarán en su totalidad a una EPS si es la única que cumple los criterios definidos, en el municipio o distrito de residencia. Si existen dos o más EPS que cumplan los requisitos, se asignarán los afiliados de forma aleatoria entre ellas. Si se diera el caso de que no exista una EPS autorizada para recibir los afiliados porque no cumple los requisitos dispuestos en el Decreto, podrán ser asignados a una EPS sin medida de vigilancia especial, aunque no cumpla los indicadores de capital mínimo y de patrimonio adecuado.
En segundo lugar, si ese primer caso no se cumple, se podrían asignar a una EPS con medida de vigilancia especial que no tenga limitación para nuevos afiliados y para hacer traslados. En tercer lugar, de no cumplirse los dos primeros casos, se podrán asignar los afiliados a una EPS debidamente habilitada en el municipio circunvecino dentro del mismo departamento. En cuarto lugar, de no lograrse los tres primeros, se asignarían a EPS de otros municipios en departamentos limítrofes.
Si bien el Decreto anuncia medidas que, en teoría, buscan garantizar el derecho y el acceso a la salud, no resuelve las condiciones de fondo que han llevado a la crisis actual y, deja dudas sobre los cambios que introduce a la asignación forzosa de afiliados cuando se definan las liquidaciones y las solicitudes de retiro de EPS, que se encuentran actualmente en estudio por parte del Ministerio.
Las EPS que se encuentran intervenidas, como la Nueva EPS, tendría, según el Decreto, la posibilidad de recibir afiliados de EPS liquidadas. Esta circunstancia se refuerza si tenemos en cuenta que es la EPS con presencia y autorización para operar en más municipios del país. en este caso el gobierno tendría que aclarar si esto es conveniente, teniendo en cuenta los anuncios recientes de la Supersalud sobre los estados financieros y de cuentas pendientes de esa entidad.

por INNOS | Apr 3, 2024 | Blog, Blog Electoral, Noticias
A partir del Webinar convocado por INNOS, la comunidad de pacientes expresa profunda preocupación ante la intervención de Sanitas EPS, la cual está generando incertidumbre y desde ya repercusiones significativas en el sistema de salud colombiano.
Se transmiten algunos de los mensajes clave dados por los pacientes sobre esta situación:
- Enfoque en los Pacientes: Los pacientes son considerados el eje y el corazón del sistema de salud. Se plantea que cualquier intervención debe tener en cuenta sus necesidades y derechos fundamentales. Desde el anuncio de la intervención, se han recibido denuncias de pacientes a quienes han llamado para cancelar órdenes, cirugías y entregas de medicamentos, lo que evidencia una crisis de enormes proporciones.
- Riesgos y Cuestionamientos: Se manifiestan sentimientos encontrados respecto a la intervención en Sanitas EPS y se cuestiona si esta medida marca el inicio de una intervención más amplia o una expropiación. Además, se plantea la preocupación por la motivación y el impacto de esta acción en la calidad de la atención médica. Se señala que el gobierno maneja el 51% de los recursos del sistema de salud, lo que incluye usuarios de EPS públicas, mixtas e intervenidas.
- Contexto y Preocupaciones: Se observa que la intervención está relacionada con altas demandas de servicios, pero preocupa la falta de transparencia en el proceso. Se enfatiza que aunque Sanitas no es perfecta, no figura entre las 10 peores EPS en términos de quejas impuestas. Se insta al Gobierno a atender las solicitudes reales en lugar de simplemente contar PQR’s.
- Solidaridad y Acción: Se expresa solidaridad con los usuarios de Sanitas EPS y todas las EPS afectadas por esta situación. Se insta a la comunidad a estar unida y a utilizar los mecanismos legales disponibles para proteger sus derechos y asegurar la continuidad de los servicios de salud.
- Mensaje a la Corte: Se hace un llamado a la Corte Constitucional para que no siga guardando silencio y se pronuncie en garantía del derecho a la vida de los 50 millones de colombianos. Se exigen medidas cautelares para respetar este derecho fundamental.
- Movilización Ciudadana: Se llama a la movilización ciudadana para defender el derecho a la salud en Colombia y se destaca que esta intervención no solo afecta a más de 5 millones de pacientes, sino que también presiona a todo el sistema. Se señala al Gobierno como el principal responsable por no administrar eficientemente los recursos de salud.
- Exigencia de Transparencia y Garantías: Se demanda transparencia en los resultados de la intervención y garantías para que los usuarios de Sanitas EPS reciban la atención médica necesaria sin interrupciones ni riesgos para su salud. Se enfatiza que históricamente ninguna intervención ha beneficiado a los pacientes y se exige una administración más efectiva de los recursos de salud.
- Apoyo a las Asociaciones de Pacientes: Se recuerda a todos los colombianos que cuentan con el respaldo y la colaboración de las asociaciones de pacientes y otros actores del sector salud para proteger el derecho a la vida y la integridad de la comunidad.
Las Asociaciones de Pacientes y actores del sistema esperan que estas reflexiones sean escuchadas y que se tomen medidas responsables y efectivas para garantizar el acceso a la salud para todos los ciudadanos.













