
por INNOS | Nov 6, 2024 | Noticias
Como lo habíamos anunciado y analizado hace algunas semanas (Propuestas de reforma a la salud 2024) el gobierno radicó el 13 de septiembre nuevamente un proyecto de ley para reformar el sistema de salud colombiano.
En esta ocasión, el proyecto del gobierno que es el No. 312 se unificó con el proyecto No. 135 que había sido presentado por el partido Alianza Verde y que, en su momento, también se incluyó en el análisis que desarrollamos desde INNOS. Según el documento radicado en la comisión séptima de la Cámara de Representantes el 25 de octubre, este proyecto es producto de la acumulación de los dos mencionados, que se hizo por resolución de la mesa directiva de la comisión, el 15 de octubre pasado. Para llegar al texto final se desarrollaron mesas técnicas y audiencias públicas entre el 2 y el 23 de octubre, que tuvieron la participación de agremiaciones y asociaciones del sector salud, sindicatos, EPS, IPS y usuarios del sistema.
Si bien en nuestro análisis previo se habían mostrado las coincidencias entre ambos proyectos, es importante precisar qué modificaciones sufrió el articulado que será discutido con respecto a las primeras versiones y, especialmente, con respecto a los aportes de las mesas técnicas y de las audiencias públicas.
Cambios principales:
- Gobernanza y rectoría.
-
- Se agregaron precisiones sobre las responsabilidades en la gestión de riesgos, que serán compartidos entre los actores del sistema y el Estado, que asume directamente el riesgo financiero.
- En la conformación del Consejo Nacional de Salud se incorporan instituciones como el DNP, la ADRES, las Gestoras de Salud y Vida y las IPS que no aparecían en el proyecto inicial. También participarán el director del INVIMA y del INS con voz, pero sin voto.
- Se eliminó el artículo 7 que modificaba los trámites ante el INVIMA: Seguramente, la decisión de eliminarlo se justifica por dos razones. La primera, porque no hubo un acuerdo general sobre los requisitos de simplificación de trámites y los alivios financieros propuestos inicialmente. En este artículo se había sugerido medidas para agilizar la aceptación de documentos internacionales sin apostilla y ofrecía descuentos en intereses sobre sanciones pecuniarias pendientes. La segunda razón, para eliminarlo es el enfoque administrativo y financiero que se propone en el proyecto acumulado. Posiblemente, lo establecido en el artículo 7 del proyecto 132 requería un tratamiento separado de índole regulatorio.
- Además, la ponencia acumulada podría haber priorizado temas estructurales de gobernanza y acceso universal, limitando los artículos dedicados a temas de operación administrativa en entidades de control y vigilancia. Al respecto, el proyecto de ley 132 se complementa con la información del proyecto presentado por el Partido Verde (proyecto de Ley 135), así, este sistema permitirá que el CNS y otras entidades monitoreen y coordinen la información sanitaria en tiempo real. Como se sabe, esta centralización de datos es clave para garantizar la transparencia en el uso de recursos, simplificar trámites para los usuarios, y permitir una gestión sanitaria que priorice la prevención y atención primaria, con un enfoque de cobertura total, especialmente en zonas rurales.
2. Recursos financieros del sistema de salud:
- Se modificaron algunas funciones de la ADRES referentes al pago de servicios de salud de mediana y alta complejidad, pago de incentivos y remuneraciones a las gestoras, constitución de un fondo para atención de emergencias y acuerdos con prestadores de servicios y gestores farmacéuticos.
- En cuanto a las fuentes de recursos, se eliminó como fuente los recursos del FONPET por tener destinación específica.
- Se adicionaron los recursos provenientes del recaudo de los impuestos saludables incluidos en la ley 2277 y se propuso destinar el 0,5% del IVA social. Para esto, se agregó un artículo nuevo (artículo 11) que se refiere a los impuestos saludables.
- Aunque hay consenso sobre la necesidad de ampliar las fuentes de financiación del sistema de salud, en este proyecto no se incluyen otras fuentes, más allá de lo expuesto previamente. Esta es una de las mayores debilidades del proyecto de Ley.
- En cuanto a los usos de los recursos, se aclaró el mecanismo de financiación del nivel primario y de los CAPS y se eliminó la prohibición a que las cuentas del Fondo único Público de Salud hagan unidad de caja para permitir traslados de recursos entre estas cuentas independientes. Para ello se agregó un nuevo artículo (artículo 14).
- Las fuentes para la Atención primaria se aclararon en el nuevo texto. Estos son: recursos del SGP de prestación de servicios de salud y del régimen subsidiado, recursos de explotación de juegos de suerte y azar, recursos propios de los municipios que se giran a la ADRES, recursos del aporte de solidaridad de regímenes exceptuados y recursos fiscales y parafiscales que se destinen para la APS.
- En cuanto a la UPC, se precisan aspectos del cálculo, suficiencia y financiación por recursos de oferta, de los CAPS.
- El pago de los servicios se hará con un giro inicial del 85% de la factura en los 30 días siguientes a su presentación y luego habrá un proceso de verificación de cuentas por parte de las Gestoras en un periodo de 60 días (antes eran 90 días).
En este proyecto se incluyeron algunos artículos enfocados en fuentes nuevas de financiamiento del sistema. En este mismo sentido, se conoció hace pocos días un proyecto de Ley radicado en el Senado que busca fortalecer el flujo de recursos del SGSSS. Varias propuestas de este nuevo proyecto coinciden con nuevos artículos en el proyecto de reforma a la salud. Entre estos resaltamos los siguientes:
- Se incluyó un artículo nuevo que permitirá el uso de recursos del Fondo de Solidaridad de Fomento al Empleo y Protección al Cesante (FOSFEC) para sanear cuentas de servicios de afiliados a Cajas de Compensación Familiar que presten servicios de salud.
- También se incluyó un artículo (25) que permite el uso de recursos de saldos de cuentas maestras del régimen subsidiado para pago se servicios a población pobre no asegurada, pasivos de las ESE, Saneamiento fiscal, cofinanciación del régimen subsidiado e inversión y mejoramiento de la red pública de prestación de servicios.
- El artículo 26 (nuevo) modifica la destinación de excedentes del proceso de saneamiento de aportes patronales financiados con recursos del situado fiscal y el SGP, para pagos de deuda por servicios y tecnologías en salud para población migrante no afiliada, población pobre en lo no cubierto con subsidio a la demanda y otras necesidades de las ESE.
- De igual forma, se incluye un artículo para utilizar saldos y excedentes de recursos de oferta del SGP y recursos de la estampilla pro-salud (Ley 669); para cubrir pagos pendientes de prestación de servicios de salud de población migrante no afiliada y pasivos de las ESE.
3. Gestoras de Salud y Vida.
- Se modificaron algunas funciones de las GSV para dejar más clara su responsabilidad como representante del usuario del sistema y su relación con las entidades territoriales.
- Se amplió el plazo de 2 a 3 meses para que las actuales EPS manifiesten su intención de transformarse en GSV.
- Se redujo el tiempo para el saneamiento de pasivos de las EPS de 48 a 18 meses.
- Se aclaran las condiciones de las EPS para su transformación, en términos de responsabilidades, manifestación expresa de su intención de transformarse en GSV y condiciones de su operación en el periodo de transición.
- Sobre la remuneración de las GSV, será con recursos de la UPC (5%).
- En el texto acumulado no se mantuvo la propuesta PL 135 de mantener algunas funciones en cabeza de las EPS como aseguradoras al mantener el control y manejo de los recursos públicos del sistema de salud. De esta manera, estas diferencias con el proyecto archivado en abril intentan que las Gestoras cumplan un rol de acompañamiento sanitario, mientras el Estado retoma el control financiero y la rectoría sobre el sistema.
- Auditoría y regulación más estrictas para las Gestoras, ya que estas estarán sujetas a auditorías regulares de la ADRES y del CNS. Esta estructura de supervisión busca reducir los problemas de corrupción y asegurar que el enfoque de las Gestoras permanezca en la calidad y continuidad de la atención.
- En este proyecto acumulado se menciona que, una vez se transformen en GSV, estas “nuevas entidades” deberán escindir la operación comercial relacionada con los Planes Voluntarios en Salud (Medicina prepagada, planes complementarios y pólizas de salud).
4. Redes Integrales e Integradas Territoriales de Salud (RIITS).
- Las GSV se incluyeron en los procesos de celebración de los acuerdos de desempeño con los CAPS.
- Se incluyen algunos incentivos que podrán tener las RIITS por resultados en salud, eficiencia y satisfacción de los usuarios.
- Modificado el plazo para reglamentar el funcionamiento de los CAPS de un año a 6 meses.
- Se incluyó la libre elección de CAPS dentro de la oferta territorial.
- Los CAPS tendrán una asignación per cápita que se ajustará con base en diversos criterios y variables.
5. Personal de salud
- Se incluyó y se definió el examen único nacional para especialidades médico-quirúrgicas.
- Los procesos de identificación del talento humano en salud se harán por medio del ReTHUS y se precisan los costos de verificación e inscripción en este registro.
6. Fondo Único Público de Salud
- El Fondo Único Público de Salud se compone de tres cuentas: dos son independientes y una es general. Originalmente, antes de la acumulación el artículo establecía que los recursos no se unificarán en una sola caja, sin embargo, se ha eliminado el último inciso del artículo para permitir el traslado de los excedentes presupuestarios.
Así, al analizar en conjunto el texto de la ponencia y del PL 312 de 2024, se observan algunos elementos que ilustran las principales coincidencias de los dos proyectos acumulados y que dan una idea de cuál es el perfil de la reforma que quiere proponer el gobierno. En primer lugar se observa un consenso alrededor de una transformación que ponga en el centro la Atención Primaria en Salud (APS) y que fortalezca la red pública hospitalaria. Esto desde luego implica garantizar el flujo de recursos necesarios sin afectar la sostenibilidad del sistema de salud.
En segundo lugar, se mantiene la propuesta de transformar las EPS en Gestoras de Salud y Vida, redefiniendo las funciones que tienen actualmente y dándoles un enfoque territorial. Una de las coincidencias es que se debe garantizar su saneamiento financiero otorgándoles plazos prudentes para la transición. En este sentido, se puede decir que, hubo un consenso general sobre la necesidad de transformar las EPS en Gestoras de Salud y Vida, y de fortalecer el nivel primario de atención mediante los Centros de Atención Primaria en Salud (CAPS). Esto refleja un respaldo amplio a algunos cambios estructurales, que van en línea con el objetivo del proyecto acumulado de crear un sistema de salud más inclusivo y enfocado en lo territorial.
El proyecto también consolida la propuesta del giro directo desde la ADRES hacia los prestadores de servicios, eliminando el modelo de aseguramiento tal y como está estructurado en la actualidad. Así mismo se crea la Cuenta de Atención Primaria para la financiación de las estrategias de APS, incluyendo los Centros de Atención Primaria en Salud (CAPS) y los equipos territoriales.
Otro elemento destacado que resulta de la unificación de ambas propuestas es la definición de criterios para el cálculo de la UPC, buscando así qué esta sea suficiente para financiar los servicios de salud. Para ello se tendrán en cuenta factores como variables geográficas, de dispersión, patologías prevalentes, costos de operación y otros criterios ajustados por riesgo.
Igualmente, se destacó la importancia de garantizar transparencia en el manejo de los recursos del Fondo Único Público de Salud, especialmente en los aspectos de trazabilidad y auditoría. La inclusión de mecanismos de seguimiento y la publicación de transacciones en el Sistema Público Unificado e Interoperable de Información en Salud fueron temas que recibieron consenso y enriquecen la propuesta en cuanto a transparencia, algo que ya se había mencionado en la versión archivada pero que ahora tiene un enfoque más robusto.
A manera de conclusión, resulta claro que el gobierno persiste en su propósito de reformar estructuralmente el sistema de salud que opera actualmente en el país. Muchos de los cambios que se plantean en este nuevo intento de reforma, se pueden encontrar en el proyecto presentado en febrero de 2023, que tuvo discusión en la Cámara durante el año anterior y que finalmente fue archivado en el Senado en abril de este año.
Dentro de las propuestas e iniciativas que recoge el documento que acompaña al articulado del proyecto de Ley, se resalta la posición de algunos actores como la ANDI que ha sido crítica de esta propuesta y que formuló cuestionamientos de fondo y de forma en sus participaciones. No obstante, estas observaciones no fueron recogidas en el texto final. La participación de ACEMI, gremio que representa a las ESP tuvo mayor impacto en los cambios que se incorporaron a la propuesta, dejando ver su interés en transformarse en Gestoras de Salud y Vida, en el nuevo sistema que resultará de ser aprobada esta Ley.
La integración con el PL 135 del partido Alianza Verde era previsible y aportó mayor claridad a varios aspectos de la propuesta del gobierno. Por ello también se puede prever que tendrá apoyo de esta bancada, lo que haría más fácil su trámite legislativo. No obstante, para algunos este proyecto acumulado acogió mayoritariamente las líneas, acciones e ideas del proyecto presentado por el gobierno el pasado mes de septiembre.

por INNOS | Aug 29, 2024 | Noticias
Bogotá, 26 de agosto de 2024 – Bajo el acuerdo establecido en el Memorando de Entendimiento entre la Superintendencia Nacional de Salud (Supersalud) y la Universidad El Bosque, en conjunto con su HubiEX, se consolidó una alianza estratégica destinada a promover la innovación e investigación en el sector salud. Esta colaboración dio lugar a la realización del primer reto de innovación abierta denominado “Hackatón Supersalud”, cuyo propósito fue descubrir soluciones innovadoras para automatizar las fichas de caracterización de sus grupos de vigilados a nivel nacional.

El objetivo central de este desafío fue integrar y automatizar la recopilación y actualización de datos para optimizar la supervisión y acceso a información vital para la toma de decisiones, lo que fortalecerá las capacidades de inspección, vigilancia y control en el sistema de salud en Colombia. El pasado 5 de agosto de 2024, se abrió una convocatoria para que emprendedores, estudiantes, científicos de datos, arquitectos de software y ciudadanos interesados en el reto de la Hackatón Supersalud se inscribieran. Esta convocatoria atrajo a más de 95 participantes de todo el país, quienes trabajaron entre el 21 y 23 de agosto, tanto de manera presencial como remota, en el diseño conceptual, prueba y validación de sus soluciones.
Durante el primer día del evento, se llevó a cabo una sesión virtual que permitió a los participantes conocer y profundizar en el entendimiento del desafío y las necesidades de la Superintendencia Nacional de Salud, escuchar y despejar inquietudes. Para el segundo día, los solucionadores diseñaron prototipos conceptuales y recibieron retroalimentación por parte de mentores y validadores. Estos mentores, facilitados por aliados estratégicos, brindaron apoyo en metodologías y diseño de las soluciones tecnológicas.
El evento concluyó el tercer día con la presentación de seis proyectos finalistas, donde cada equipo expuso su solución y la hoja de ruta de implementación ante un panel de cinco jurados evaluadores. Tras analizar criterios como el entendimiento de la necesidad y la escalabilidad de las soluciones, los jueces seleccionaron el proyecto denominado “Caracterización Pro” como el ganador, el cual será desplegado e implementado para su uso por parte de la Supersalud.
Esta solución fue desarrollada por Javier Estupiñán, un ingeniero de sistemas con más de 15 años de experiencia en analítica avanzada, y Gloria Andrea Patiño, una administradora de empresas con 12 años de experiencia en el sector salud. “Caracterización Pro” automatizará el proceso de extracción y gestión de datos generales y de caracterización de los grupos vigilados por la Supersalud, optimizando así la eficiencia y la calidad de la inspección, vigilancia y control en la entidad.
Cabe resaltar que esta iniciativa involucró la colaboración de aliados como AWS Amazon, BGH Tech Partner, HealthTech Colombia e iNNpulsa Colombia, quienes fueron fundamentales para acompañar todo el ejercicio que busca fortalecer el ecosistema de innovación pública en el país. La Hackatón Supersalud 2024 reafirma el compromiso del HUB-iEX de la Universidad El Bosque y de los actores participantes, en aportar a las condiciones y retos que hoy tiene el sector en el país.

por INNOS | Apr 30, 2024 | Blog, Blog Electoral, Noticias
El pasado 24 de abril el gobierno nacional presentó una nueva versión del proyecto para reformar el sistema de salud colombiano. Este documento, que resultó sorpresivo para algunos sectores, fue anunciado como producto de una concertación con ACEMI y con un grupo de 5 EPS: Nueva EPS, Salud Total, Sura, Mutualser y Coosalud. Estas dos últimas, representando a Gestarsalud, según el comunicado. Dada la importancia de este acuerdo entre dos partes que han estado en permanente debate y tensión durante el último año y medio, presentamos un breve análisis comparativo de esta propuesta.
Lo primero es resaltar que el nuevo proyecto es mucho más corto. Tiene solo 47 artículos, frente a los 124 del que fue aprobado en plenaria de la Cámara de Representantes en diciembre de 2023 y presentado a la comisión 7ª del Senado en marzo de este año.
En la parte inicial no hay cambios importantes. El objeto del proyecto y la definición del aseguramiento social en salud son prácticamente idénticos en la nueva propuesta. Luego el documento publicado esta semana, se enfoca en el modelo de salud preventivo, predictivo y resolutivo basado en APS (Artículo 3), con lo cual sintetiza varios artículos del PL 339 y se enfoca en la definición y características del modelo de atención sin detenerse en explicar la APS. Desde el artículo 4 la propuesta nueva desarrolla el tema de gobernanza, rectoría y dirección. Allí el principal cambio es que se adicionó un tercer parágrafo en el que se precisa la definición desde Minsalud, de las políticas de Calidad en Salud y su Plan Decenal de mejoramiento de la calidad. No hay otros cambios sustanciales en este componente.
Desde este punto se resalta que no se incluyen: la Comisión Intersectorial Nacional de Determinantes Sociales de Salud y Salud Pública, ni las Comisiones Intersectoriales Departamentales, Distritales y Municipales de Determinantes Sociales de Salud y Salud Publica. Se conserva el Consejo Nacional de Salud, con idéntica conformación. Se eliminaron los parágrafos, pero las funciones se conservaron idénticas. En la propuesta nueva se adicionaron a este punto dos parágrafos referidos a la reglamentación de la conformación y a la secretaría técnica del Consejo.
- En el artículo 6 se define el Sistema Público Unificado e Interoperable de Información en Salud (artículos 75 a 77 del PL 339). Aunque no hay cambios en su definición, se omiten en el proyecto nuevo los artículos sobre su organización, diseño y desarrollo; los cuales serán seguramente, objeto de debate y reglamentación futuras. El artículo 7 aborda los trámites ante el INVIMA uniendo lo que estaba en los artículos 92 y 93 del anterior proyecto. No hubo cambios en este asunto. El proyecto nuevo omitió lo que estaba en el artículo 94 referente al fortalecimiento del INVIMA.
- El artículo 8 se dedica a la obligatoriedad de las cotizaciones y aportes al sistema. Se unieron los artículos 56 y 57 sin cambios en su contenido. De forma similar ocurre con los artículos 9, 10 y 11 que retoman íntegramente el contenido de los artículos 58, 59 y 60 anteriores, referentes a la ADRES, sus funciones, los recursos que administra y su destinación. Todas se incluyeron en la nueva propuesta sin cambios.
- El Fondo Único Público de Salud (artículo 12) no tiene cambios con respecto al artículo 62 que describía su organización en el PL 339. No hubo cambios tampoco en la Cuenta de Atención Primaria en Salud que recogió lo dispuesto en el antiguo artículo 63. En cuanto al artículo 14 que trata de la Cuenta de fortalecimiento de la red pública hospitalaria, no hubo ningún cambio frente a lo que se incluía en el PL 339.
- Se describe el Manejo y Destinaciones de los demás recursos del Fondo Único Público de Salud, en el artículo 15. Allí se incluyeron dos usos que no estaban en el proyecto anterior:
- Pago de remuneración a las Gestoras de Salud y Vida
- Pago de incentivos para los prestadores de mediana y alta complejidad y Gestoras de Salud y Vida.
Los demás usos de los recursos continuaron sin cambios.
- Tampoco se observan cambios sobre la Unidad de Pago por Capitación. No se modificaron las condiciones para su definición anual por parte del Ministerio, ni su destinación. El artículo siguiente referente a la gestión del pago por la prestación de servicios de salud, recoge de exactamente lo que estaba en el artículo 68 (acuerdos de voluntades). Lo anterior se repite en el artículo 18 sobre la autorización de pago de servicios y lo que estaba planteado en el artículo 69 del PL de 2023.
- El artículo 19, de los servicios sociales complementarios en salud, tuvo un cambio porque se adicionó un parágrafo sobre la prescripción de un cuidador para la atención integral de una persona que lo requiera. No hubo cambios tampoco en lo que dispone el artículo 20 en cuanto a las prestaciones económicas que reconoce el sistema de salud. En el artículo 21 se abordan los créditos blandos a IPS, lo cual estaba en el artículo 74, sin ningún cambio.
La nueva propuesta abre el Título IV: Organización de los servicios de salud y su Capítulo I: Gestoras de salud y vida, con el artículo 22 que se refiere a la Transformación de las Entidades Promotoras de Salud (EPS). En este artículo se adicionó el siguiente texto:
“Podrán transformarse en Gestoras de Salud y Vida, las Entidades Promotoras de Salud (EPS) que presenten un plan de saneamiento de pasivos aprobado por la Superintendencia Nacional de Salud, en los términos definidos en el artículo 23, y cumplan con las condiciones que establezca el Ministerio de Salud y Protección Social en relación con indicadores de satisfacción al usuario y resultados en salud” …
Esto no estaba en el PL 339.
Los parámetros de cumplimiento que se definen para las nuevas Gestoras (9 en total) permanecieron sin cambios. En el artículo 22 se eliminó el parágrafo 4 que disponía:
“Las Entidades Gestoras de Salud y Vida que al momento de la expedición de la presente ley presentan integración vertical en la mediana y alta complejidad, tendrán un plazo máximo de dos (2) años para cumplir con la disposición.”
- El artículo 23 dispone las Condiciones para la transformación de las Entidades Promotoras de Salud. Este asunto se desarrollaba en el artículo 50 transitorio, del anterior PL.
- El siguiente artículo (24) es el que se ocupa de la Naturaleza y funciones de las Gestoras de Salud y Vida. No se introdujeron modificaciones a las 25 funciones de las nuevas Gestoras. Solo se incluyó un parágrafo referente a la definición de buenas prácticas de gobierno corporativo de las Gestoras, su rendición de cuentas y presentación de resultados.
- En el artículo 25 se describen las condiciones de remuneración de las Gestoras de Salud y Vida. Se dispone que se asignará el 5% de la UPC a las Gestoras. En el proyecto anterior este porcentaje de la UPC se tomaba de la correspondiente a la atención de mediana y alta complejidad y se incluía un 3% adicional como incentivo por resultados. Este pago por resultados se conservó igual en la nueva propuesta. En el mismo artículo 25 se adicionó que, de existir incumplimiento de los estándares de gestión, se reducirá hasta el 30% sus ingresos y, que, en caso de reincidencia en dos periodos consecutivos, la Gestora será objeto de medida de supervisión especial por parte de la Superintendencia.
- A partir del artículo 26 inicia el capítulo dedicado a las Redes integrales e Integradas Territoriales de Servicios de Salud, comenzando por su definición:
…conjunto de organizaciones que prestan servicios sanitarios con calidad, equidad, integralidad y continuidad de manera coordinada y eficiente, con orientación familiar y comunitaria, a una población ubicada en un espacio territorial determinado buscando el logro de los resultados en salud (artículo 26).
En ese mismo artículo 26 se menciona como estarán integradas las redes:
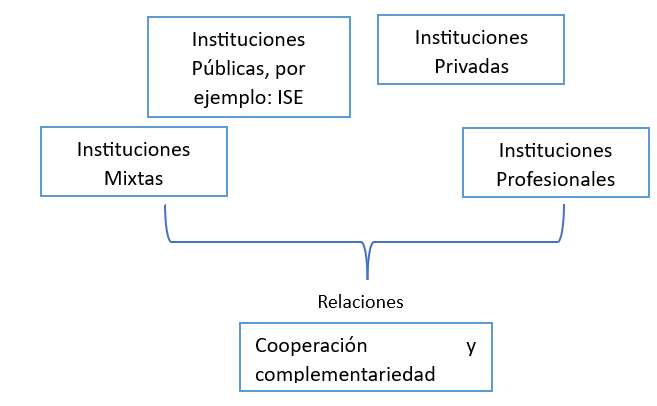
Estas Redes tendrán un nivel primario de atención el cual se conformará a través de los Centros de Atención Primaria en Salud (CAPS). Al respecto, los CAPS se definen como unidades polifuncionales (artículo 29) de carácter público, privado y mixto.
Su financiación dependerá por oferta con recursos provenientes de la Cuenta de Atención Primaria. Su objetivo es convertirse en el primer contacto de la población con el sistema de salud, así desarrollarán los siguientes procesos:
- Adscripción poblacional: “todas las personas, sus familias y hogares deberán estar adscritos” (artículo 30). Esta adscripción se basa en criterios de contigüidad, cercanía y accesibilidad geográfica.
- Administración y atención al ciudadano.
- Prestación de servicios de salud y vigilancia en salud pública, contribuyendo a la ejecución de los programas de salud pública, en especial, los eventos de interés en salud pública, salud mental, seguridad alimentaria y nutricional, salud sexual y reproductiva.
- Gestión intersectorial y participación social.
- Y articulación con las Gestoras de Salud y Vida que en conjunto coordinarán el sistema de referencia y contrarreferencia a través del Sistema Público Unificado e Interoperable de Información en Salud – SPUIIS.
Del sistema de referencia y contrarreferencia se define como:
“El sistema de referencia y contrarreferencia a través del Sistema Público Unificado e Interoperable de Información en Salud – SPUIIS” (Artículo 30).
Es importante que las Gestoras de Vida deberán contar con una plataforma de información y comunicación interoperable en línea que resuelva la referencia y contrarreferencia de pacientes de manera eficiente y oportuna y permita tener la trazabilidad del caso.
- Como parte esencial de sus funciones, el artículo 29 hace hincapié en que: donde no haya Gestoras de Salud y Vida los CAPS asumirán sus funciones. El Minsalud tiene un año para reglamentar la conformación, tipologías, localización, funcionamiento de estos centros.
En lo territorial, se entiende que las Redes tendrán sus pares en lo territorial por medio de “la Red Integral e Integrada Territorial de Servicios de Salud”. Igualmente, se crearán unas Unidades Zonales de Planeación y Evaluación a través de la celebración de convenios con los CAPS. Las funciones serán:
- Mecanismos para la verificación y control de metas, incentivos.
- Establecer métodos de auditoría.
- Supervisión y evaluación será realizada por la Gestoras de Salud y Vida.
También, analizarán periódicamente las actividades y recursos ejecutados por cada municipio o localidad que supervisan para cumplir la responsabilidad de la Atención Primaria (Artículo 32).
Para financiar las unidades zonales de planeación y evaluación en salud “se destinará hasta el 1% del presupuesto asignado por la Administradora de los Recursos del Sistema de Salud – ADRES, del valor anual calculado para cubrir la atención en salud de la población, en cada entidad territorial según reglamentación que expida el Ministerio de Salud Protección Social” (Artículo 32).
Así mismo, los establecimientos farmacéuticos que se encargan de dispensar los medicamentos o tecnologías son reconocidos como servicios de salud y por lo tanto harán parte de las Redes.
Por otro lado, Minsalud y la Supersalud implementarán un sistema de monitoreo del desempeño, la calidad y la garantía de acceso efectivo a los servicios de salud de las Redes Integrales e Integradas Territoriales de Servicios de Salud – RIITSS.
Estas redes territoriales están determinadas por los siguientes criterios:
- Modelo de atención.
- Organización y gestión.
- Rectoría y Gobernanza de la red.
- Sistema de asignación e incentivos.
- Resultados
Con relación al anterior capítulo surgen algunas dudas:
- Si se compara con el documento anterior que no alcanzó a discutirse en la Comisión séptima de Senado, no cambia mucho al modelo de territorialización propuesto, así:
- Se mantienen las zonas e igualmente la estructura de los CAPS no cambia mucho, pues asumirían los servicios de atención y su distribución seguiría haciéndose bajo los criterios de contigüidad, cercanía y accesibilidad geográfica.
Al respecto, no es claro cuál sería el monto y de dónde saldrían los recursos para comenzar a desarrollar los Centros. De pronto, esta idea sería funcional en territorio, pero en las ciudades principales sería complejo pues estas entidades territoriales concentran un número importante de personas.
- Proponen que el proceso de implementación de algunos de los artículos no supere los 12 meses.
- No mencionan como funcionaría la interoperabilidad del sistema. En este caso, el articulado es el mismo del anterior proyecto de ley.
En el artículo 37 inicia el Título V, que se ocupa del Personal de Salud. El nuevo texto presenta un programa de becas destinado a cubrir los costos de pregrado y posgrado para profesionales de la salud en áreas médico-quirúrgicas y de salud pública. Este programa priorizará a estudiantes y profesionales de la salud provenientes de áreas específicas, como los municipios PDET y las ZOMAC, así como municipios de categorías 4, 5 y 6, y a las víctimas del conflicto armado, buscando aumentar el acceso a profesionales de regiones apartadas. Los beneficiarios de estas becas deberán retribuir el mismo tiempo de duración del estudio con trabajo remunerado en regiones que requieran personal de salud.
Además, se establecen disposiciones sobre el régimen laboral de los servidores públicos de la salud, como la libre remoción y nombramiento y la carrera administrativa. El texto se refiere a algunas normas del régimen laboral de las Instituciones de Salud del Estado (ISE), incluyendo la regulación de la jornada laboral, la remuneración, la conservación de derechos laborales, y la vinculación de empleados públicos de otras ISE. También se mencionan aspectos relacionados con los trabajadores de instituciones privadas y mixtas del sector salud, como incentivos salariales, sistemas de bienestar social y criterios técnicos de seguridad y salud en el trabajo.
Así mismo, se abre la posibilidad de vincular especialistas médico-quirúrgicos en casos de escasez de oferta en determinadas especialidades, garantizando condiciones laborales dignas y justas. Se menciona que, en caso de prestación de servicios que se consideren laborales, los especialistas deberán ser vinculados mediante contrato de trabajo.
- En relación con la IVC (Título VI), el texto menciona la delimitación y el fortalecimiento de las funciones de la Superintendencia Nacional de Salud. El nuevo articulado le otorga a la SNS atribuciones como el levantamiento del velo corporativo, la presunción de responsabilidad solidaria, el embargo de bienes y funciones jurisdiccionales. Esto implica que tendrá facultades para examinar la estructura legal de entidades jurídicas y naturales para identificar a los beneficiaros reales y determinar su responsabilidad en actos que perjudiquen la salud; establecer responsabilidad conjunta de controlantes, socios y aportantes y beneficiarios; congelar activos pertenecientes a estos; y conocer y resolver procesos de insolvencia, reorganización, liquidación, entre otras.
- En el apartado correspondiente a Disposiciones Generales (Título VII), se mencionan beneficios específicos para las comunidades indígenas, negras, afrocolombianas, raizales, palqenqueras y Rom, reconociendo el derecho constitucional a la consulta y consentimiento libre, previo e informado, y la regulación de la salud intercultural. El texto faculta al presidente de la República para expedir normas con fuerza de ley que reglamenten la adecuación de los servicios de salud en estos territorios, garantizando la prestación de servicios de salud en el marco del nuevo Sistema de Salud.
- También se establece que los regímenes especiales y exceptuados, como los de las Fuerzas Militares, Policía Nacional, Magisterio, Ecopetrol y Universidades estatales, continúan vigentes y se excluyen de las disposiciones de la nueva ley.
- El título de Disposiciones Transitorias (Título VIII), se refiere al régimen de transición y evolución hacia el nuevo Sistema de Salud. En primer lugar, se menciona que el proceso de implementación del nuevo sistema de salud se llevará a cabo de manera gradual, asegurando que los tratamientos médicos y las consultas con especialistas no se vean interrumpidos. Las personas con enfermedades crónicas, de alto costo, raras o huérfanas, deberá garantizárseles la continuidad del servicio y seguirán siendo atendidas por las mismas Instituciones Prestadoras de Salud (IPS) que venían brindándoles atención.
- Además, aquellas EPS que no se conviertan en Gestoras de Salud y Vida coordinarán una transición ordenada de su población hacia el nuevo sistema de aseguramiento social en salud. Durante un período de transición de dos años, las EPS continuarán operando bajo las normativas del Sistema General de Seguridad Social en Salud, mientras que el Ministerio de Salud avanzará en la territorialización de las EPS y en la reglamentación necesaria para el funcionamiento del nuevo sistema en un plazo máximo de seis meses.
- Por su parte, se permitirá a las EPS acordar con el Gobierno Nacional, la ADRES y las entidades territoriales la subrogación de contratos con redes de prestación de servicios de salud, así como participar en la organización y provisión de servicios en los Centros de Atención Primaria en Salud. Asimismo, se facilitará la venta de infraestructura de servicios de salud para garantizar una transición ordenada. Los trabajadores de las EPS tendrán prioridad para ser vinculados en los Centros de Atención Primaria en Salud, y la ADRES estará autorizada para realizar giros directos a los prestadores de servicios de salud contratados en la red de las EPS, todo ello con el objetivo de asegurar una transición hacia el nuevo sistema de salud.
- Finalmente, se menciona que las Empresas Sociales del Estado (ESE) se transformarán gradualmente en Instituciones de Salud del Estado (ISE). Las ISE tendrán un enfoque social y sin ánimo de lucro, con el objetivo de garantizar la atención integral y oportuna a la población. Contarán con autonomía administrativa y patrimonio propio, y sus recursos serán administrados por la ADRES.
Conclusiones:
El nuevo proyecto retoma en su gran mayoría lo propuesto en el PL 339 que recientemente fue archivado en la Comisión Séptima del Senado, antes de iniciar su discusión.
- Este articulado, mucho más corto, se puede interpretar como una síntesis del anterior proyecto que no introduce modificaciones de fondo. Por ello surgen nuevamente preguntas sobre lo que se espera de este proyecto. Algunas cuestiones vienen desde hace más de un año:
- ¿Cómo serán los procesos de territorialización para desarrollar el nuevo modelo?
- ¿Cómo se va a garantizar la continuidad de la atención de las personas, especialmente de las que tienen una enfermedad crónica, huérfana o de alto costo?
- Es evidente que se requieren nuevos recursos, dados los análisis recientes sobre la suficiencia de la UPC, pero ¿de dónde va a salir la plata que hace falta?
- Es importante la intención de fortalecer las funciones de IVC. No obstante ¿cómo y en cuánto tiempo se va a conseguir este fortalecimiento institucional?
- ¿Por qué se excluyeron los regímenes especiales? (nuevamente)
- ¿Es suficiente el periodo de transición propuesto para implementar los cambios?
- En este sentido, parece muy corto y todavía con muchas incertidumbres cómo se asumirá el cambio de funciones de EPS a GSV y cómo entran las demás entidades a asumir los compromisos durante la transición. Esto incluye labores de prestación de servicios, coordinación entre instituciones y todos los procesos administrativos que implican.
- ¿Cómo llegaron gobierno y EPS a esta concertación y por qué no hay cambios drásticos frente al proyecto del gobierno que había sido aprobado en sus dos primeros debates en el legislativo?

por INNOS | May 23, 2023 | Blog, Blog Electoral, Noticias
Por: María Margarita Martinez Garbiras
En la última semana hemos visto que en la Comisión Séptima se desbloqueó la discusión de la reforma a la salud. La llegada del nuevo Ministro Guillermo Jaramillo pareció darle un nuevo aire. Así, en menos de cinco días se han aprobado 117 artículos de los 139, e incluso, los reparos de los partidos tradicionales y del partido de la U pasaron a un segundo plano. Igualmente, congelar la discusión durante dos semanas fue un punto acertado por parte de la Comisión Séptima de la Cámara. Por lo tanto, el objetivo de esta nota es describir el nuevo rumbo de la reforma a la salud a través de algunas de las estrategias utilizadas por el gobierno y por el Congreso que demuestran celeridad, pero sin discusiones profundas sobre lo que se está votando.
Estrategias del gobierno
El nombramiento de un nuevo Ministro fue acertado. En primer lugar, el nuevo ministro ya había trabajado con el presidente Gustavo Petro cuando éste ejerció como burgomaestre de la capital. Entre 2012 y 2013 fue secretario de salud para después asumir como secretario de gobierno, por lo tanto, conoce al mandatario y su forma de gobernar, compartiendo, seguramente, la visión del sistema de salud que se quiere implementar. En segundo lugar, en tres ocasiones se desempeñó en el Congreso de la República, primero como Representante (1982-1986) durante un sólo período y como Senador dos veces en diferentes momentos. Por consiguiente, el nuevo ministro conoce cómo funciona el Congreso y lo que conlleva la denominada mecánica legislativa en la cual la negociación es importante. En ese sentido, logró en dos semanas lo que la exministra Carolina Corcho no pudo hacer: poner andar la reforma a la salud. Así, la estrategia del nuevo Ministro se está centrando en hacer ciertas concesiones a las propuestas de los partidos tradicionales y al de la U: administración y gestión de los recursos y el papel o rol de las EPS en la reforma.
Su primera intervención en la Comisión mostró ese tono conciliador cuando se refirió a la autonomía legislativa y la importancia de los consensos para llegar a acuerdos.
Estrategias de los representantes
Cabe recordar que durante las semanas posteriores a la radicación de la reforma presentada por el gobierno se observó un clima desfavorable en el legislativo, incluso, se pensó que la reforma terminaría hundiéndose por dos razones: la posición inamovible de la ministra Carolina Corcho y los reparos sobre algunas proposiciones por parte de los partidos tradicionales y el partido de la U. Por lo tanto, los representantes de la bancada de gobierno en la Comisión Séptima de la Cámara también han implementado unas estrategias que hasta la fecha han rendido frutos. Estas estrategias entran en la mecánica propia del legislativo. Así, la primera estrategia fue congelar las discusiones durante casi dos semanas. Esto, ocurrió durante la crisis ministerial. El tiempo les sirvió a las congresistas para idearse ptras estrategias con el fin de destrabar la reforma.
Con el nuevo ministro posicionado las discusiones se reiniciaron. Por lo tanto, con la ponencia positiva aprobada el siguiente paso fue crear una subcomisión o comisión accidentada (segunda estrategia). Esta subcomisión fue propuesta por Alfredo Mondragón representante del Pacto Histórico. El objetivo de esta subcomisión sirvió para estudiar las proposiciones radicadas y reorganizar el texto o la ponencia positiva con el fin de debatirlo. A diferencia de otros momentos, en esta subcomisión se diálogo con los representantes de la Comisión y no con los directivos del partido Liberal, el partido Conservador y el partido de la U. Más sencillo negociar con quienes conforman la comisión y no sobre quiénes han realizado reparos a la misma.
En tercer lugar, como se ha venido observando en los últimos días, la mesa directiva de la Comisión tomó la decisión de votar en grandes bloques el articulado de la reforma, es decir, unificó por grupos los artículos que no tienen proposición. Esto con el fin de generarle celeridad al trámite, pero implica que no necesariamente se discutan a profundidad las propuestas más sensibles, como, por ejemplo, el artículo 123 del proyecto que menciona la responsabilidad del profesional de salud en términos de resultados y no de medios. Igualmente, el artículo 49 el cual menciona cómo sería la transición de las EPS en gestoras de salud y vida. Así mismo, el artículo 66 en el cual se le otorgan nuevas funciones a la ADRES, entre otros.
Frente a este tercer aspecto, algunos representantes de la oposición, que son miembros de la Comisión, sienten que los congresistas de la bancada de gobierno han utilizado la famosa táctica del “pupitrazo”, es decir, aprobar el articulado sin una deliberación real y sin hacer un análisis a profundidad de lo propuesto en cada uno, colando en esas votaciones por bloque los artículos polémicos, algunos de ellos mencionados con anterioridad. E incluso, abriendo la posibilidad para que aparezcan los famosos micos.
Al respecto, vale la pena mencionar que el texto original ha sufrido cambios significativos, incluso, el número de los artículos no es el mismo, con lo cual se hace un llamado para que los congresistas se tomen el tiempo y hagan su trabajo de manera adecuada. Votar las propuestas en bloque puede generar incertidumbre y más si se hace uso de la táctica del pupitrazo, ¿de qué sirve la celeridad si no hay calidad? Como dice el dicho, del afán solo queda el cansancio.











